بررسی اجمالی
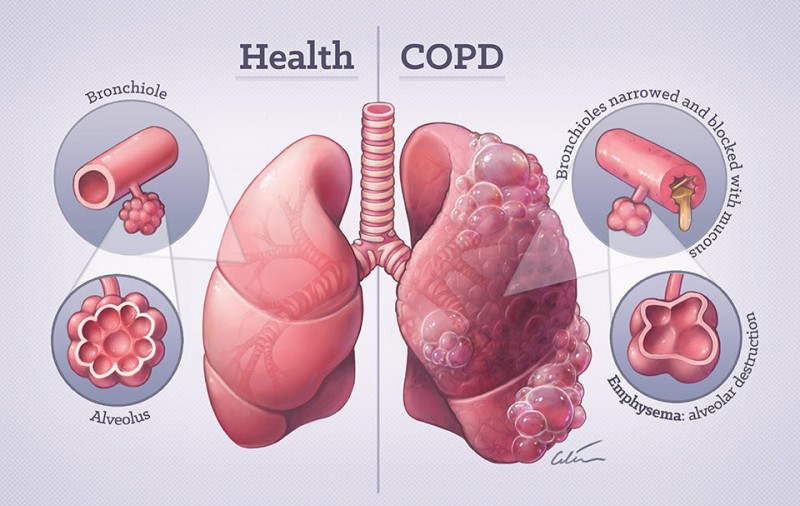
بیماری انسدادی مزمن ریه (COPD) گروهی از بیماری های ریوی (شامل آمفیزم و برونشیت مزمن) است که جریان هوا را در ریه ها مسدود می کند. این امر تنفس را به طور فزاینده ای دشوار می کند. بسیاری از علائم COPD شبیه علائم آسم است.
اگرچه COPD یکی از علل اصلی مرگ و میر و بیماری در سراسر جهان است، اما اغلب قابل پیشگیری است. سیگار کشیدن طولانی مدت علت اصلی این بیماری تهدید کننده زندگی است. علاوه بر این، افراد سیگاری به طور خاص احتمالاً از ترکیبی از آسم و COPD رنج می برند.
مهم است که بین آسم، COPD یا ترکیبی از این دو تمایز قائل شوید، زیرا رویکرد درمانی متفاوت است. فوق تخصص آلرژی و ایمونولوژی بالینی آموزش و تجربه تخصصی برای تشخیص دقیق این شرایط دارد.
علائم و تشخیص
علائم
هم آسم و هم COPD ممکن است باعث تنگی نفس و سرفه شوند. سرفه صبحگاهی روزانه که خلط زرد رنگی ایجاد می کند، مشخصه COPD است. اپیزودهای خس خس سینه و سرفه در شب با آسم شایع تر است. سایر علائم COPD شامل خستگی و عفونت های مکرر تنفسی است.
تشخیص
برای تشخیص دقیق COPD، پزشک شما باید زمانی را با شما صرف بحث در مورد سابقه پزشکی شما و انجام معاینه فیزیکی کند. رادیوگرافی قفسه سینه، اسپیرومتری، سی تی اسکن یا آزمایش خون نیز ممکن است به تشخیص بیماری شما کمک کند.
درمان
هیچ درمانی برای COPD وجود ندارد. اما داروهای مناسب و تغییر شیوه زندگی می توانند علائم را کنترل کرده و پیشرفت آسیب به ریه ها را کاهش دهند.
اگر سیگار می کشید، آن را متوقف کنید. این تنها راه برای جلوگیری از بدتر شدن COPD است. ترک کار آسانی نیست، بنابراین با پزشک خود در مورد داروها و روشهایی که ممکن است کمک کنند صحبت کنید.
از داروها برای درمان علائم COPD استفاده می شود که شامل:
افراد مبتلا به COPD مستعد ابتلا به عفونت های ریوی هستند، بنابراین هر سال واکسن آنفولانزا و ذات الریه (پنومونی) دریافت کنید.
از چیزهایی که می توانند ریه های شما را تحریک کنند، مانند دود، آلودگی و هوای سرد و خشک خودداری کنید.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

بررسی اجمالی
آسپرژیلوز برونکوپولمونری آلرژیک (ABPA) یک واکنش آلرژیک یا حساسیت مفرط به قارچی است که به نام آسپرژیلوس فومیگاتوس شناخته می شود و در خاک یافت می شود.
اگرچه ما اغلب در معرض آسپرژیلوس قرار داریم ولی واکنش به آن در افراد با سیستم ایمنی طبیعی نادر است. با این حال، در برخی افراد، سیستم ایمنی بیش از حد به آنتی ژن های آسپرژیلوس فومیگاتوس موجود در ریه ها واکنش نشان می دهد که ممکن است به مجاری هوایی آسیب برساند و منجر به آسیب دائمی ریه شود.
ABPA بیشتر افراد مبتلا به آسم یا فیبروز کیستیک را تحت تاثیر قرار می دهد. بسیاری از افراد مبتلا به ABPA از دیگر بیماریهای آلرژیک مانند درماتیت آتوپیک (اگزما)، کهیر (کهیر)، رینیت آلرژیک (تب یونجه) و سینوزیت نیز رنج می برند.
علائم و تشخیص
علائم
اگر آسم دارید، اولین علائم قابل توجه ABPA معمولاً بدتر شدن تدریجی علائم آسم شما مانند خس خس سینه و تنگی نفس است.
سایر علائم ABPA عبارتند از:
تشخیص
تشخیص ABPA با گرفتن شرح حال، انجام رادیوگرافی یا سی تی اسکن، و تست پوستی آلرژی و/یا آزمایش خون تعیین می شود.
درمان
اجتناب از قارچی که باعث واکنش می شود دشوار است، بنابراین معمولاً برای درمان ABPA دارو تجویز می شود.
داروهای آسم مانند کورتیکواستروئیدهای خوراکی راههای هوایی را باز میکنند و سرفه را آسانتر میکنند و قارچ را از ریه پاک می کنند. استفاده از این دارو به علایم بیمار و شدت ABPA بستگی دارد. برای برخی افراد توصیه می شود که در صورت بروز علائم، دارو را مصرف کنند. سایر افراد مبتلا به موارد شدیدتر بیماری ممکن است به درمان روزانه کورتیکواستروئید نیاز داشته باشند.
علاوه بر این، یک ضد قارچ خوراکی مانند ایتراکونازول ممکن است توصیه شود، اگرچه در مورد اثربخشی آن تا حدودی بحث برانگیز است.
اگر شما مبتلا به ABPA تشخیص داده شده اید، باید به دقت توسط پزشک خود پیگیری کنید تا از آسیب به ریه های خود جلوگیری کنید یا آن را به حداقل برسانید.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


با افزایش سن افراد، تعداد داروهایی که مصرف می کنند به میزان قابل توجهی افزایش می یابد. ضروری است که بیماران مسن تر از داروهایی که مصرف می کنند، نحوه مصرف آنها و عوارض جانبی احتمالی آن آگاهی داشته باشند. این امر به ویژه برای افراد مسن مبتلا به آلرژی یا آسم صادق است.
مهم است که اجازه ندهید درمان های شما به محرک های آسم تبدیل شوند. بهترین راه برای جلوگیری از آسم ناشی از دارو این است که با پزشک خود در مورد مناسب ترین داروها صحبت کنید.
داروهای آسم
مواقعی وجود دارد که یک دارو می تواند برای یک بیماری بسیار مفید باشد، اما پتانسیل ایجاد نگرانی در مورد بیماری دیگر را دارد همچون کورتیکواستروئیدهای استنشاقی (ICS) در بیماران آسمی، از یک طرف، کورتیکواستروئیدها در ایجاد پوکی استخوان (شرایطی که منجر به شکنندگی استخوانها میشود) نقش دارند، که یک مشکل رایج برای بیماران مسنتر، بهویژه زنان استو از سوی دیگر، ICS موثرترین گروه دارویی در درمان آسم است. این نگرانی وجود دارد که ICS ممکن است منجر به پوکی استخوان شود زیرا استروئیدهای خوراکی و تزریقی به خوبی در این فرآیند نقش دارند.
آسم کنترل نشده جدا از اینکه یک بیماری بالقوه تهدید کننده زندگی است، شما را در معرض خطر بالای سایر عوارض قرار می دهد. اگر آسم شما کنترل نشده باشد، ممکن است خوب نخوابید، حفظ یک سبک زندگی فعال ممکن است دشوار شود و ممکن است نیاز به بستری شدن در بیمارستان داشته باشید. کاهش سطح فعالیت نیز به نوبه خود می تواند باعث پوکی استخوان شود.
فوق تخصص آلرژی و ایمونولوژی بالینی، که اغلب به عنوان متخصص آلرژی شناخته می شود، آموزش گسترده ای در مدیریت آسم و به حداقل رساندن عوارض جانبی داروهایی مانند کورتیکواستروئیدهای استنشاقی دارد.
داروهای آلرژی
آلرژی هایی مانند رینیت آلرژیک (تب یونجه)، ورم ملتحمه آلرژیک (آلرژی چشم) و کهیر مشکلات رایج برای افراد مسن هستند و اغلب نیاز به استفاده از آنتی هیستامین ها دارند. آنتی هیستامین ها به دو دسته تقسیم می شوند: آنتی هیستامین های نسل اول و آنتی هیستامین های نسل دوم.
آنتی هیستامین های نسل اول، اگرچه در کنترل علائم بسیار موثر هستند، اما اغلب با علائمی در افراد مسن مانند اضطراب، گیجی، خواب آلودگی، تاری دید، کاهش هوشیاری ذهنی، احتباس ادرار و یبوست همراه هستند. اگر با داروهای ضد افسردگی خاصی تحت درمان قرار می گیرید، این عوارض جانبی حتی بیشتر می شوند.
آنتی هیستامین های نسل دوم و سوم به راحتی از سد خونی مغزی عبور نمی کنند و بنابراین عوارض جانبی کمتری ایجاد می کنند. اگر آلرژی دارید که نیاز به آنتی هیستامین دارد، با پزشک خود در مورد استفاده از آنتی هیستامین های نسل دوم به جای آنتی هیستامین های نسل اول صحبت کنید. آنتی هیستامین های تجویز شده توسط پزشک و متخصص آلرژی، عموماً داروهای نسل دوم یا سومی هستند که مشخصات ایمنی بسیار مطلوبی برای مصرف کنندگان دارند.
داروهایی که می توانند آسم را تحریک کنند
مسدود کننده های بتا
این داروها اغلب برای مشکلاتی مانند فشار خون بالا، بیماری قلبی و سردرد میگرنی استفاده می شوند. آنها همچنین ممکن است به صورت قطره چشم برای درمان بیماری گلوکوم چشم استفاده شوند. آنها در یکی از دو گروه غیر اختصاصی و اختصاصی طبقه بندی می شوند.
بتابلوکرهای غیر اختصاصی، مانند پروپانالول، مهمترین مواردی هستند که باید از آنها اجتناب کنید. در حالت ایدهآل، یک فرد مبتلا به آسم از تمام مسدودکنندههای بتا اجتناب میکند، اما این نوع داروها ممکن است برای سلامتی برخی از بیماران بسیار مهم باشند و ممکن است آسم را بهطور قابلتوجهی بدتر نکنند. پزشک شما ممکن است آزمایشی را با استفاده از یک بتا بلوکر "ویژه" انجام دهد. به یاد داشته باشید که حتی بتابلوکرهای موجود در قطره های چشمی ممکن است آسم را بدتر کنند، بنابراین حتماً به چشم پزشک خود بگویید که آسم دارید.
آسپرین و سایر داروهای ضد التهابی غیر استروئیدی (NSAIDs)
این گروه از داروها شامل برخی مسکنهای رایج بدون نسخه مانند ایبوپروفن و ناپروکسن است. تقریباً 10 تا 20 درصد از افراد مبتلا به آسم ممکن است متوجه شوند که یک یا چند مورد از این داروها باعث تحریک آسم آنها می شود. این حملات آسم ممکن است شدید و حتی کشنده باشد، بنابراین بیماران با حساسیت شناخته شده به آسپرین باید بسیار مراقب باشند تا از مصرف این داروها اجتناب کنند. داروهایی که معمولاً باعث افزایش آسم در بیماران حساس به آسپرین نمی شوند عبارتند از استامینوفن (دوز کم تا متوسط)، پروپوکسیفن و مسکن های مخدر تجویز شده مانند کدئین.
مهارکننده های ACE
این داروها که ممکن است برای فشار خون بالا یا بیماری قلبی استفاده شوند، شامل کاپتوپریل، لیزینوپریل و انالاپریل هستند. اگرچه آنها معمولاً باعث آسم نمی شوند، تقریباً 10٪ از بیمارانی که یکی از این داروها را دریافت می کنند دچار سرفه می شوند. این سرفه ممکن است در برخی از بیماران با آسم اشتباه گرفته شود و در برخی دیگر احتمالا باعث افزایش خس خس سینه شود. علاوه بر این، هر سرفه ای می تواند با ریفلاکس (اسیدی که از معده به مری می آید) همراه باشد که می تواند باعث سرفه بیشتر و تشدید آسم شود.
نکات مهم
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

بررسی اجمالی
آسپرین (اسید استیل سالیسیلیک یا ASA) و سایر داروهای ضد التهابی غیر استروئیدی (NSAIDs) مانند ایبوپروفن یا ناپروکسن و... برای درمان درد و تب استفاده می شوند و به طور گسترده در کودکان و بزرگسالان استفاده می شوند. در مصرف آنها قطعاً محدودیت هایی وجود دارد. به عنوان مثال، هرگز نباید به کودکان یا نوجوانانی که از آنفولانزا یا آبله مرغان بهبود می یابند آسپرین داده شود (این ممکن است با بیماری شدیدی به نام سندرم ری مرتبط باشد). سایر عوارض جانبی ASA و NSAID ها به خوبی شناخته شده است: از جمله درد یا زخم معده، خونریزی و فشار خون بالا. همچنین ممکن است واکنش های آلرژیک یا شبه آلرژیک (حساسیت بیش از حد) به این داروها داشته باشید.
علائم
آلرژی یا حساسیت بیش از حد به هر دو ASA و NSAID ها ممکن است باعث هر یک از موارد زیر شود: کهیر، خارش، تورم، تنگی نفس، احتقان بینی، خس خس سینه، احساس ضعف یا حتی غش. هنگامی که این واکنش ها شدید باشد، آنافیلاکسی نامیده می شود.
اکثر افرادی که علائم آلرژیک مانند ASA دارند، به سایر NSAID ها نیز واکنش نشان می دهند، اگرچه استثناهایی وجود دارد. گاهی اوقات ممکن است افراد به استامینوفن (تیلنول) نیز واکنش نشان دهند.
یکی از انواع واکنش های نامطلوب به ASA و NSAID ها در افرادی که آسم، پولیپ بینی و سینوزیت مزمن دارند رخ می دهد. آنها ممکن است تنگی نفس قابل توجهی، خس خس سینه و احتقان بینی را تجربه کنند. این وضعیت به عنوان بیماری تنفسی تشدید شده با آسپرین (AERD) شناخته می شود.
نوع دیگری از واکنش در برخی از افرادی که قبلا کهیر مزمن دارند رخ می دهد. تقریباً در 20 تا 40 درصد از بیماران مبتلا به کهیر ایدیوپاتیک مزمن زمینه ای، با مصرف ASA یا NSAID ها، کهیر یا تورم (آنژیوادم) بدتر می شود.
واکنشهای دیگری که با آلرژی به ASA یا NSAIDها سازگار است در افرادی که هیچ یک از این بیماریهای قبلی را ندارند رخ میدهد و ممکن است پس از سالها مصرف موفقیتآمیز داروی مورد نظر رخ دهد. برخی از افراد ممکن است فقط به یک داروی خاص و نه همه NSAID ها واکنش نشان دهند.
تشخیص
تشخیص حساسیت مفرط به هر دو ASA و NSAID یک تشخیص بالینی است، زیرا علائم معمولاً واضح هستند. با این حال، هیچ آزمایش پوستی یا آزمایش خون وجود ندارد که به راحتی تشخیص دهد که آیا فردی به ASA یا NSAID حساسیت دارد یا خیر. متخصصان آلرژی ممکن است گاهی اوقات یک چالش دهانی را توصیه کنند، به خصوص اگر مشکوک باشند که بیمار ممکن است به همه NSAID ها حساسیت نداشته باشد. این روش باید تحت نظر فوق تخصص آلرژی و ایمونولوژی بالینی در بیمارستان یا کلینیک (به دلیل خطر) واکنش انجام شود.
درمان
برای کسانی که به ASA یا NSAID ها واکنش نشان می دهند، درمان اجتناب کامل است. برای بیماران بسیار مهم است که همه برچسبهای داروهای تجویزی و بدون نسخه را بخوانند، زیرا بسیاری از آنها حاوی انواع ASA یا NSAID هستند و در صورت داشتن هر گونه شک با پزشک یا داروساز خود مشورت کنند. به عنوان مثال، برخی از داروهای موضعی (ژل) و داروهای خوراکی برای ناراحتی معده ممکن است حاوی ASA یا داروهای مرتبط باشند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


خارش می تواند به دلایل مختلفی از جمله آلرژی، نیش حشرات، خشکی پوست یا دیگر بیماریها ایجاد شود.
در حالی که بیشتر خارش ها فقط آزاردهنده یا ناراحت کننده هستند، خاراندن بیش از حد می تواند به سد محافظ پوست شما آسیب برساند و بدن شما را در معرض میکروب ها و عفونت قرار دهد.
احساس خارش و درد در مغز ارتباط تنگاتنگی دارند. رفلکس درد کنار کشیدن است. رفلکس خارش، خاراندن است. این رفلکس یک واکنش محافظتی است که برای کمک به حذف انگل ها از پوست حیوانات ایجاد شده است. به همین دلیل است که حتی یک حرکت خفیف موها برای خراشیدن کافی است.
خارش اغلب توسط هیستامین، یک ماده شیمیایی در بدن که با پاسخ های ایمنی مرتبط است، ایجاد می شود. این باعث خارش و قرمزی می شود که با نیش حشرات، بثورات و خشکی یا آسیب پوست مشاهده می کنید.
هیستامین در طی واکنش های آلرژیک مانند تماس با گرده، غذا، لاتکس و داروها توسط بدن ترشح می شود.
انواع خارش
احساس خارش معمولاً ناشی از واکنش آلرژیک، التهاب، خشکی یا سایر آسیب های پوستی است که در درماتیت آتوپیک (اگزما)، کهیر، پسوریازیس، واکنش های دارویی، تماس با مایت و خشکی پوست دیده می شود. این نوع خارش اغلب با آنتی هیستامین ها و سایر داروهایی که واکنش ایمنی را تغییر می دهند، درمان می شود.
خارش نوروپاتیک در اثر آسیب به سیستم عصبی ایجاد می شود. معمولاً با احساس بی حسی و گزگز همراه است. این نوع خارش معمولاً پس از زونا، سکته مغزی یا سوختگی پوست و در نوتالژی پاراستتیکا (ناحیه ای از پوست خارش دار، معمولاً در پشت) دیده می شود و با مسکن های غیر مخدر و کپسایسین درمان می شود.
خارش نوروژنیک در بیماری مزمن کبد و کلیه در پاسخ به نوروپپتیدهای مخدر دیده می شود و با مسکن های مخدر و غیر مخدر درمان می شود.
خارش روانی در پاسخ به مواد شیمیایی سروتونین و نوراپی نفرین ایجاد می شود. این مواد شیمیایی بر استرس، افسردگی و پارازیتوز هذیانی (یک باور نادرست از آلودگی انگل) تأثیر میگذارند. خارش روانی با داروهای ضد افسردگی و داروهای ضد روان پریشی درمان می شود.
فوق تخصص آلرژی و ایمونولوژی بالینی آموزش و تجربه پیشرفته ای برای شناسایی عامل ایجاد خارش مداوم یا عود کننده و تجویز درمان دارد.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

پنی سیلین اولین بار توسط الکساندر فلمینگ در سال 1928 کشف شد و امروزه یکی از مهم ترین آنتی بیوتیک ها است. خانواده آنتی بیوتیک های پنی سیلین حاوی بیش از 15 داروی مرتبط شیمیایی (مانند پنی سیلین، آمپی سیلین، آموکسی سیلین، آموکسی سیلین-کلاوولانات، متی سیلین) است که به صورت خوراکی یا تزریقی برای درمان بسیاری از عفونت های باکتریایی تجویز می شوند و یکی از پرمصرف ترین کلاس های آنتی بیوتیک در جهان است.
تقریباً 10٪ از بیماران به پنی سیلین حساسیت دارند. با این حال، اکثر بیماران (بیش از 90٪) ممکن است واقعاً آلرژیک نباشند. اکثر افراد به مرور زمان حساسیت به پنی سیلین خود را از دست می دهند، حتی بیمارانی که سابقه واکنش شدید مانند آنافیلاکسی دارند.
یک تست پوستی بسیار حساس به پنی سیلین برای تشخیص آلرژی به پنی سیلین موجود است و می توان از آن برای تعیین حساسیت به پنی سیلین استفاده کرد. فوق تخصص آلرژی و ایمونولوژی بالینی می تواند این آزمایش را انجام دهد و اگر منفی باشد، احتمال اینکه آلرژی دیگر وجود نداشته باشد بسیار زیاد است. دوز خوراکی پنی سیلین یا آموکسی سیلین نیز ممکن است برای تایید بی خطر بودن استفاده از این آنتی بیوتیک داده شود.
هیچ الگوی قابل پیش بینی برای وراثت آلرژی به پنی سیلین وجود ندارد. اگر یکی از اعضای خانواده به پنی سیلین یا داروهای خانواده پنی سیلین حساسیت دارد، نیازی به اجتناب از پنی سیلین در دیگر اعضای خانواده نیست.
حتی اگر فکر می کنید به پنی سیلین آلرژی دارید، آلرژی ها با گذشت زمان تغییر می کنند و بهتر است در مورد سابقه خود با پزشک آلرژی صحبت کنید که ممکن است آزمایشی را برای کمک به روشن شدن تاریخچه آلرژی شما پیشنهاد دهد. حتی اگر آلرژی به پنی سیلین شما تایید شده باشد، در صورت نیاز به آنتی بیوتیک، می توانید گزینه های جایگزین را مصرف کنید.
آموکسی سیلین از همان خانواده آنتی بیوتیک ها با پنی سیلین است. فوق تخصص آلرژی می تواند سابقه شما را بررسی کند و آزمایش پوستی انجام دهد تا به شما در درک اینکه آیا هنوز به آموکسی سیلین حساسیت دارید یا خیر کمک کند. این تست پوستی مشابه تست پوستی پنی سیلین است.
در طول ویزیت، احتمالاً در مورد سابقه و واکنش قبلی خود به پنی سیلین صحبت خواهید کرد. سپس پزشک آلرژی انجام آزمایش پوست را با استفاده از چندین رقت مختلف پنی سیلین در نظر می گیرد. اگر تست پوستی منفی باقی بماند، ممکن است دوز خوراکی پنی سیلین یا آموکسی سیلین به شما داده شود. با این حال، فوق تخصص آلرژی و ایمونولوژی بالینی پروتکل خاصی را که قصد دارند برای آزمایش پوست استفاده کنند را در هنگام ملاقات با شما صحبت خواهد کرد. آزمایش پوستی معمولاً روی ساعد یا پشت انجام می شود. آزمایش ها با روش پریک (خراش) و تزریق داخل پوست انجام می شود.
تست پریک پوست که تست خراش نیز نامیده می شود، حساسیت فوری را بررسی می کند و اولین گام در آزمایش پوست است. آزمایش پوستی معمولاً دردناک نیست. تست خراش پوستی از سوزن هایی (لانست) استفاده می کند که به سختی به سطح پوست نفوذ می کند. شما خونریزی یا احساس ناراحتی خفیف و لحظه ای بیشتر نخواهید داشت. آزمایش پوست داخل پوستی بخش دوم ارزیابی است و شامل تزریق داروی رقیق شده به پوست است. آزمایش در صورت مثبت بودن باعث خارش موضعی و قرمزی همراه با تورم در محل انجام آزمایش می شود. این واکنش ها معمولا در یک ساعت یا بیشتر برطرف می شوند. واکنش های سیستمیک مانند کهیر ممکن است رخ دهد، اما بسیار نادر است و فوق تخصص آلرژی و ایمونولوژی بالینی برای درمان چنین واکنش هایی آماده است.
پاسخ به این پرسش تا حدودی به نوع واکنشی که تجربه کرده اید بستگی دارد. با این حال، اگر در گذشته آزمایشهای تخصصی انجام دادهاید که نشان میدهد به پنیسیلین حساسیت دارید، مانند آزمایش پوستی یا چالش دهانی و عفونتی دارید که نیاز به درمان فوری دارد، ایمنترین روش انجام روشی به نام حساسیتزدایی است. بیمارستان ها یا کلینیک ها به فوق تخصص آلرژی وایمونولوژی بالینی دسترسی دارند که می تواند به تسهیل این امر کمک کند.
فرآیند معمول حساسیت زدایی برای بیمارانی که واکنش های فوری به پنی سیلین را تجربه کرده اند موفقیت بسیار خوبی دارد و شامل تجویز دوزهای بسیار ناچیز از داروی پنی سیلین به صورت خوراکی یا داخل وریدی هر 15 تا 20 دقیقه در مدت 4 ساعت یا بیشتر است. در پایان این فرآیند، اکثر بیماران را می توان با خیال راحت با پنی سیلین درمان کرد و دوز معمول را مصرف کرد. با این حال، این روش موقتی است و پس از پایان درمان، در صورت نیاز مجدد به آنتی بیوتیک در آینده، حساسیت زدایی مجدد مورد نیاز است. به جز مواردی که تست پوستی شما قبل از حساسیتزدایی مثبت بوده است، توصیه میشود پس از حساسیتزدایی، آزمایشهای تخصصی را با فوق تخصص آلرژی و ایمونولوژی بالینی پیگیری کنید، زیرا هنوز روشهای تشخیص بسیار خوب وجود دارد.
این احتمال وجود دارد که شما واقعاً آلرژی ندارید و می توانید پنی سیلین ها را بدون نیاز به حساسیت زدایی در آینده تحمل کنید.
این تا حد زیادی به سابقه شما بستگی دارد و فوق تخصص آلرژی و ایمونولوژی بالینی می تواند به تشخیص آن کمک کند. به طور کلی توصیه می شود که از تمام داروهای خانواده پنی سیلین ها (آموکسی سیلین، آمپی سیلین، آموکسی سیلین-کلاوولانات، دیکلوکساسیلین، نافسیلین، پیپراسیلین-تازوباکتام و همچنین داروهای خاص در کلاس سفالوسپورین ها (یک طبقه نزدیک به پنی سیلین ها) اجتناب کنید. سفالوسپورین ها از بستگان نزدیک پنی سیلین ها هستند و ساختاری به نام حلقه بتالاکتام دارند، خطر واکنش متقاطع بین پنی سیلین ها و سفالوسپورین ها کمتر از 5 درصد است، بنابراین، حتی با داشتن حساسیت واقعی به پنی سیلین، شانس بسیار خوبی وجود دارد که بتوانید سفالوسپورین ها را تحمل کنید.
در مورد نیاز به حمل اتوانژکتور اپی نفرین باید پس از مشاوره تخصصی با فوق تخصص آلرژی و ایمونولوژی بالینی تصمیم گرفته شود. به طور کلی توصیه نمی شود بیمارانی که سابقه آلرژی به پنی سیلین دارند از خود تزریق کننده اپی نفرین استفاده کنند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


پنی سیلین ها آنتی بیوتیک های پرمصرف هستند که نقش مهمی در درمان عفونت های باکتریایی دارند. برچسب آلرژی به پنی سیلین معمولاً در دوران کودکی چسبانده می شود، جایی که عفونت های رایج دوران کودکی ممکن است خود به آلرژی کمک کنند یا با آن اشتباه گرفته شوند. علاوه بر این، حتی در کسانی که آلرژی واقعی دارند، بیش از 90٪ موارد این جساسیت در یک دوره 10 ساله برطرف می شود. در نتیجه، اگرچه تقریباً 10٪ از جمعیت برچسب حساسیت به پنی سیلین دارند، بیش از 90٪ از این افراد در واقع در آزمایش آلرژی منفی هستند و می توانند پنی سیلین را تحمل کنند. به طور کلی پنی سیلین ها ایمن ترین و موثرترین آنتی بیوتیک ها برای بسیاری از عفونت ها هستند و بنابراین مهم است که بفهمیم آیا بیمار واقعاً به پنی سیلین حساسیت دارد یا خیر.
علائم آلرژی به پنی سیلین و درمان
واکنش های آلرژیک فوری به پنی سیلین ها معمولاً به سرعت (کمتر از یک ساعت) پس از دریافت یک دوز از دارو رخ می دهد و اغلب در بیمارانی رخ می دهد که دوره های قبلی پنی سیلین را بدون مشکل تحمل کرده اند. علائم اغلب پوست را درگیر می کند و عبارتند از:
درمان این واکنش ها معمولاً شامل آنتی هیستامین و گاهی اوقات کورتیکواستروئید خوراکی یا تزریقی است.
در موارد نادر، واکنشهای جدیتری که حاکی از آنافیلاکسی است ممکن است رخ دهد، از جمله موارد زیر:
این علائم نیاز به درمان فوری با اپی نفرین دارد، که در صورت وجود میتواند با تزریق خودکار و/یا در نزدیکترین اورژانس یا با تماس با خدمات فوریتهای پزشکی تجویز شود. درمانهای اضافی ممکن است شامل سالبوتامول برای درمان علائم تنفسی، مایعات وریدی و کورتیکواستروئیدها باشد.
تشخیص آلرژی به پنی سیلین
آلرژی به پنی سیلین را می توان با کمک فوق تخصص آلرژی وایمونولوژی بالینی ارزیابی کرد که تاریخچه دقیقی را به دست می آورد و آزمایش پوست را انجام می دهد. این آزمایش شامل تست پریک (خراش) پوست با دو شکل پنی سیلین (که هر کدام از اشکال پنی سیلینی که هنگام مصرف دارو در خون یافت می شود) و یک آزمایش داخل پوستی بعدی (قرار دادن مقدار کمی از هر شکل پنی سیلین درست زیر پوست است). اگر این آزمایشات منفی باشد، احتمال وجود حساسیت به پنی سیلین بسیار کم است. در بسیاری از موارد پس از آزمایش منفی، یک دوز از پنی سیلین خوراکی نیز داده می شود و پس از آن فرد مورد تست مدتی تحت نظر گرفته می شود. در صورت عدم واکنش، بیمار در معرض خطر واکنش فوری جدی نیست و پس از آن می توان از پنی سیلین ها استفاده کرد. معمولاً حدود 2 تا 3 ساعت طول می کشد تا همه آزمایش ها انجام شوند.
در موارد مثبت بودن تست پنی سیلین، خراش پوستی یا تست داخل پوستی باعث ایجاد برآمدگی قرمز و برجسته می شود که نشان دهنده وجود حساسیت به دارو است. باید از مصرف پنی سیلین اجتناب شود و برای درمان عفونت ها به آنتی بیوتیک دیگری نیاز است. در صورت نیاز به پنی سیلین، یک روش حساسیت زدایی می تواند تحت نظر فوق تخصص آلرژی و ایمونولوژی بالینی انجام شود تا به طور موقت اجازه استفاده از دارو داده شود.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


واکنش هر فردی به داروها متفاوت است. ممکن است یک فرد در حین مصرف داروی خاصی دچار بثورات پوستی شود، در حالی که فرد دیگری که از همان دارو استفاده می کند ممکن است هیچ واکنش نامطلوبی نداشته باشد. آیا این بدان معناست که فرد مبتلا به بثورات پوستی به آن دارو حساسیت دارد؟
همه داروها پتانسیل ایجاد عوارض جانبی را دارند، اما تنها حدود 5 تا 10 درصد از عوارض جانبی به داروها آلرژیک هستند.
چه آلرژیک باشد چه نباشد، واکنش به داروها می تواند از خفیف تا تهدید کننده زندگی متغیر باشد.
مهم است که تمام داروها را دقیقاً طبق دستور پزشک مصرف کنید. در صورت داشتن عوارض جانبی نگران کننده یا مشکوک به بروز حساسیت دارویی با پزشک خود تماس بگیرید. اگر علائم شما شدید است، فورا به دنبال کمک پزشکی باشید.
واکنش های آلرژیک
علائم آلرژی نتیجه یک واکنش زنجیره ای است که در سیستم ایمنی بدن شروع می شود. سیستم ایمنی بدن شما نحوه دفاع از خود را کنترل می کند. به عنوان مثال، اگر به یک داروی خاص حساسیت دارید، سیستم ایمنی شما آن دارو را به عنوان یک مهاجم یا آلرژن شناسایی می کند. سیستم ایمنی بدن شما ممکن است به روش های مختلفی به داروها واکنش نشان دهد. یکی از انواع واکنش های ایمنی به دلیل تولید آنتی بادی هایی به نام ایمونوگلوبولین E (IgE) مخصوص دارو است. این آنتی بادیها به سلولهایی میروند که مواد شیمیایی آزاد میکنند و واکنشهای آلرژیک فوری ایجاد میکنند. این واکنش علائمی را در بینی، ریه ها، گلو، سینوس ها، گوش ها، مخاط معده یا روی پوست ایجاد می کند و معمولاً در عرض چند دقیقه تا چند ساعت پس از مصرف دارو رخ می دهد.
شایع ترین پاسخ ایمنی به دارو به دلیل گسترش سلول های T است، نوعی گلبول سفید که دارو را به عنوان خارجی تشخیص می دهد. این سلولهای T یک پاسخ ایمنی تاخیری را تنظیم میکنند که اغلب پوست را تحت تاثیر قرار میدهد و باعث ایجاد بثورات خارشدار میشود و روزها تا هفتهها پس از قرار گرفتن در معرض دارو رخ میدهد.
بیشتر واکنش های آلرژیک در عرض چند ساعت تا دو هفته پس از مصرف دارو رخ می دهد و بیشتر افراد به داروهایی که در گذشته در معرض آنها قرار گرفته اند واکنش نشان می دهند. این فرآیند «حساسیت» نامیده می شود. با این حال، بثورات ممکن است تا شش هفته پس از شروع انواع خاصی از داروها ایجاد شوند.
شدیدترین شکل واکنش های آلرژیک فوری آنافیلاکسی (an-a-fi-LAK-sis) است. علائم آنافیلاکسی شامل کهیر، تورم صورت یا گلو، خس خس سینه، احساس سبکی سر، استفراغ و شوک است.
بیشتر واکنش های آنافیلاکتیک در عرض یک ساعت پس از مصرف دارو یا تزریق دارو رخ می دهد، اما گاهی اوقات واکنش ممکن است چند ساعت بعد شروع شود. آنافیلاکسی می تواند منجر به مرگ شود، بنابراین در صورت مشاهده این علائم ضروری است که فوراً به پزشک مراجعه کنید.
آنتی بیوتیک ها شایع ترین مقصر آنافیلاکسی هستند، اما اخیراً نشان داده شده است که داروهای شیمی درمانی و آنتی بادی های مونوکلونال نیز باعث آنافیلاکسی می شوند.
شدیدترین نوع واکنش های تاخیری دارویی نه تنها باعث ایجاد بثورات می شود، بلکه ممکن است اندام های دیگر از جمله کبد، کلیه ها، ریه ها و قلب را نیز درگیر کند. تاول ها ممکن است نشانه ای از واکنش های دارویی جدی به نام سندرم استیونز-جانسون و نکرولیز اپیدرم سمی (TEN) باشد که در آن سطوح چشم، لب ها، دهان و ناحیه تناسلی ممکن است درگیر وزخم شوند.
در صورت مشاهده هر یک از این موارد باید فوراً به دنبال کمک پزشکی باشید. بسیاری از داروها می توانند این واکنش های تاخیری شدید را ایجاد کنند، از جمله آنتی بیوتیک ها، داروهای صرع (تشنج)، افسردگی و نقرس.
با این حال، همه واکنش های آلرژیک دارویی شامل یک واکنش ایمنی خاص نیستند. برخی از افراد بر اثر مواد حاجب داخل وریدی که در عکس برداری با اشعه ایکس یا سی تی اسکن استفاده می شوند، گرگرفتگی، خارش یا افت فشار خون را تجربه می کنند. اگر برای فشار خون بالا از مهارکننده های آنزیم مبدل آنژیوتانسین (ACE) استفاده می کنید، ممکن است دچار سرفه یا تورم صورت و زبان شوید.
علاوه بر این، برخی از افراد به آسپرین، ایبوپروفن یا سایر داروهای ضد التهابی غیر استروئیدی (NSAIDs) حساس هستند. یک نوع حساسیت به آسپرین یا NSAID ممکن است باعث گرفتگی بینی، خس خس سینه و مشکل در تنفس شود. این بیشتر در بزرگسالان مبتلا به آسم و در افراد مبتلا به پولیپ بینی (توده های خوش خیم) دیده می شود. واکنش های دیگر به NSAID ها می تواند منجر به کهیر یا در موارد نادر واکنش های شدید منجر به شوک شود.
تعدادی از عوامل بر احتمال داشتن واکنش نامطلوب به یک دارو تأثیر می گذارد. این موارد عبارتند از: ژنتیک، خصوصیات شیمیایی بدن، قرار گرفتن مکرر در معرض دارو یا وجود یک بیماری زمینه ای. همچنین، داشتن حساسیت به یک دارو، فرد را مستعد آلرژی به یک داروی غیرمرتبط دیگر می کند. برخلاف باور رایج، سابقه خانوادگی واکنش به یک داروی خاص معمولاً شانس شما را برای واکنش به همان دارو افزایش نمی دهد.
واکنش های غیر آلرژیک
واکنش های غیر آلرژیک بسیار شایع تر از واکنش های آلرژیک دارویی است. این واکنش ها معمولاً بر اساس خواص داروهای درگیر قابل پیش بینی هستند. علائم واکنش های دارویی غیر آلرژیک بسته به نوع دارو متفاوت است. افرادی که تحت شیمی درمانی قرار می گیرند اغلب از استفراغ و ریزش مو رنج می برند. برخی از آنتی بیوتیک ها روده ها را تحریک می کنند که می تواند باعث دل درد و دل پیچه و اسهال شود.
احتیاطات لازم
مهم است که در مورد هرواکنش نامطلوبی که هنگام مصرف دارو تجربه می کنید وضعیت را به پزشک خود گزارش دهید. فهرستی از داروهایی که در حال حاضر مصرف می کنید را داشته باشید و اگر در گذشته واکنش هایی به داروهای خاص داشته اید، یادداشت ویژه ای داشته باشید. این لیست را با پزشک خود در میان بگذارید و در مورد اینکه آیا باید از مصرف هر داروی خاصی اجتناب کنید یا باید از علایم هشداردهنده خاصی استفاده کنید که به افراد در مورد آلرژی شما پیام می دهد، با پزشک خود صحبت کنید.
چه زمانی باید به فوق تخصص آلرژی و ایمونولوژی بالینی مراجعه کرد
اگر سابقه واکنش به داروهای مختلف دارید، یا اگر واکنش جدی به یک دارو دارید، فوق تخصص آلرژی و ایمونولوژی بالینی، که اغلب به عنوان آلرژیست شناخته می شود، آموزش های تخصصی برای تشخیص مشکل و کمک به شما در ایجاد برنامه ای برای محافظت از شما در آینده را دارد.
نکات مهم
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


بررسی اجمالی
سندرم عدم تحمل چندگانه دارویی به عنوان آلرژی به بیش از 3 یا بیشتر دارو یا آلرژی نامرتبط تعریف می شود. بر اساس دادههای سوابق پزشکی، حدود 2 تا 5 درصد از جمعیتی که از مراقبتهای بهداشتی استفاده میکنند ممکن است به سندرم عدم تحمل داروی متعدد مبتلا باشند که این میزان در بیماران بستری در بیمارستان بالاتر است.
سندرم عدم تحمل چندگانه دارویی با افزایش سن، با افزایش تعداد مواجهه با دارو در طول زندگی، احتمال بیشتری دارد. در زنان و در افرادی که برای تعداد بیماری بیشتری تحت درمان قرار می گیرند، شایع تر است. سندرم عدم تحمل چندگانه دارویی می تواند در بیماران مبتلا به آلرژی واقعی ظاهر شود، همانطور که در بیمارانی که به آنتی بیوتیک های پنی سیلین و کینولون حساسیت دارند گزارش شده است.
سندرم عدم تحمل چندگانه دارویی را می توان با اجتناب از مصرف دارو و در صورت نیاز به چالش کشیدن مجدد دقیق مدیریت کرد.
علائم و تشخیص
علائم
عوارض جانبی دارویی ممکن است با همه داروها رخ دهد. واکنش های رایج مرتبط با دارو شامل بثورات پوستی، مشکلات گوارشی، سردرد، سرفه، دردهای عضلانی و تب است. هر چه فرد در طول زمان در معرض داروهای بیشتری قرار گیرد، احتمال بروز واکنش نامطلوب دارویی بیشتر می شود. با این حال، تنها تعداد کمی از واکنشهای مرتبط با دارو، آلرژیهای واقعی هستند یا ناشی از واکنش بیش از حد سیستم ایمنی بدن به دارو هستند، و اینها مواردی هستند که نیاز به مراقبت ویژه دارند.
بیشتر واکنش های نامطلوب دارویی دلایل دیگری دارند و همیشه با قرار گرفتن در معرض مکرر دوباره رخ نمی دهند. همچنین ممکن است در صورت نیاز بتوان از دوزهای پایین تر از همان دارو یا سایر داروهای مرتبط استفاده کرد.
تشخیص
تشخیص سندرم عدم تحمل چندگانه دارویی با گرفتن تاریخچه دقیق از اینکه چه داروهایی تحمل نشده و چه داروهایی تحمل شده اند انجام می شود. تعامل بین داروهای مورد استفاده و شرایط زمینهای نیز در تعیین خطرات واکنشهای مکرر با قرار گرفتن در معرض مکرر دارو مهم است.
همه افراد مبتلا به سندرم عدم تحمل چند دارو باید توسط فوق تخصص آلرژی و ایمونولوژی بالینی ارزیابی شوند. پزشک آلرژی میتواند خطرات مرتبط با قرار گرفتن مجدد در معرض داروهای خاص یا دستههایی از داروها را دریابد و یک برنامه جامع برای استفاده از دارو در آینده تنظیم کند. برخی از آزمایشهای تشخیصی خاص مانند آزمایش آلرژی به پنیسیلین نیز ممکن است در صورت لزوم انجام شوند. پزشکان آلرژی همچنین در انجام تست های چالش و مدیریت واکنش های نامطلوب مرتبط با این تست ها متخصص هستند.
درمان و مدیریت
اکثر افراد مبتلا به سندرم عدم تحمل چند دارو می توانند پس از ارزیابی مناسب داروهای مورد نیاز را تحمل کنند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


علائم و تشخیص
سرفه یک علامت بسیار شایع با دلایل متعدد است که اکثر افراد در دوره ای از زندگی خود آن را تجربه کرده اند. علل شایع سرفه عبارتند از عفونت های ویروسی دستگاه تنفسی فوقانی، بیماری ریوی، نارسایی قلبی، ریفلاکس معده به مری، پریدن غذا یا سایر اجسام خارجی در گلو، عوارض جانبی برخی داروها، قرار گرفتن در معرض محرک های راه هوایی مانند دود تنباکو، آلاینده ها یا عطرها، و سرفه های عادتی. علل کمتر شایع شامل مشکلات جدی تری مانند عفونت ریوی (ذات الریه)، سرطان و شرایط نادر ریوی است. با این حال، بیشتر سرفه ها خود محدود شونده هستند و به ندرت بیش از 1 تا 2 هفته طول می کشند.
سندرم سرفه مزمن به سرفهای اطلاق میشود که برای مدت زمان طولانیتری ادامه مییابد که معمولاً ۶ هفته یا بیشتر تعریف میشود. اغلب بیش از یک علت می تواند در افراد مبتلا به سرفه مزمن وجود داشته باشد.
سندرم سرفه مزمن بسته به علت(های) سرفه می تواند با علائم دیگری همراه باشد. اینها عبارتند از سوزش سر دل یا سوء هاضمه، خس خس سینه ("صداهای سوت" هنگام نفس کشیدن) یا تنگی نفس (از جمله مشکل در دم و بازدم نفس عمیق). برخی از بیماران "گرفتگی و پری قفسه سینه" را توصیف می کنند. علاوه بر این، سرفه میتواند با ترشح پشت حلق و همچنین احتقان و گرفتگی بینی و آبریزش بینی و عطسه همراه باشد.
مشاوره با فوق تخصص آلرژی و ایمونولوژی بالینی اولین قدم مهم در کشف علت یا علل سرفه مزمن شماست. پزشک آلرژی شما یک شرح حال دقیق می گیرد تا مشخص کند که آیا علائم مرتبط با سرفه شما هستند یا خیر. مهم است که درباره همه داروهایی که مصرف میکنید از جمله داروهای تجویزی، بدون نسخه، ویتامینها، مکملها، درمانهای گیاهی و درمانهای هومیوپاتی با پزشک خود صحبت کنید و آنها را همراه بیاورید. معاینه فیزیکی نیز مهم است. این مراحل برای تعیین اقدامات تشخیصی مورد نیاز، برای یافتن علت(های) سرفه کمک می کند.
اقدامات تشخیصی ودرمان
روش های زیادی برای تشخیص علت سندرم سرفه مزمن استفاده می شود. تست آلرژی میتواند مشخص کند که آیا شما به هر یک از آلرژنهای استنشاقی (مانند گردههای درخت، علف یا علفهای هرز، کپک، حیوانات خانگی یا مایت های گرد و غبار) آلرژی دارید، زیرا رینیت آلرژیک و ترشح پشت حلق مرتبط با آن یکی از دلایل مهم سرفه مزمن است. تست های آلرژی باید توسط پزشک آلرژی انجام و تفسیر شوند. ممکن است مهم باشد که محرک های آلرژیک و محرکی را که می توان در خانه و محیط کار پیدا کرد، محدود کرد. ماسکها میتوانند از مجاری تنفسی در برابر مواد شیمیایی و محرکهای خطرناک محافظت کنند.
بسیاری از بیماری های ریوی می توانند باعث سرفه مزمن شوند. آسم یک بیماری شایع است که می تواند با تنگی نفس، سرفه و/یا خس خس سینه تظاهر کند که توسط پزشک تشخیص داده می شود. آزمایشهای ریه یا آزمایشهای تنفسی میتوانند به تشخیص علت سرفه کمک کنند. بررسی های رادیولوژی شامل سی تی اسکن از سینوس های شما و عکس برداری از قفسه سینه است. سایر آزمایشها ممکن است شامل لارنگوسکوپی باشد، که روشی است که میتواند در مطب با استفاده از یک لوله یا «اسکوپ» برای بررسی داخل حفرههای بینی و گلو انجام شود.
بیماری ریفلاکس معده به مری (GERD) می تواند با سوزش سر دل یا علائم سوء هاضمه ظاهر شود و به عنوان "ریفلاکس" نیز شناخته می شود که می تواند علت سندرم سرفه مزمن باشد. مهم است که توجه داشته باشید که ممکن است حتی سوزش سر دل را احساس یا احساس نکنید و فقط سرفه داشته باشید. در حالی که روشهای خاصی برای تشخیص GERD وجود دارد، اغلب فوق تخصص آلرژی وایمونولوژی بالینی ممکن است برای شما مدت معینی استفاده از داروی GERD را توصیه کند و ارزیابی کند که آیا علائم سرفه شما بهبود مییابد یا نه.
برخی از داروهای فشار خون بالا (فشار خون) مانند مهارکنندههای ACE (به عنوان مثال، کاپتوپریل و لیزینوپریل) میتوانند باعث سندرم سرفه مزمن شوند و پزشک فشار خون ممکن است داروهای فشار خون بالا را تغییر دهد تا ببیند آیا سرفه شما بهبود مییابد.
در نهایت، اگر اقدامات تشخیصی و درمان این شرایط رایج مفید نباشد، بسیاری از بیماران میتوانند از درمانهایی برای کمک به کاهش حساسیت گلو، که به عنوان سندرم سرفه حساسیتی (مانند سرفه عادتی) شناخته میشود، بهره ببرند که میتواند به کاهش سرفه کمک کند. در این موارد، پزشک آلرژی شما ممکن است شما را به گفتار درمانی ارجاع دهد و/یا استفاده از درمان سرکوب کننده با داروهای خاص را پیشنهاد دهد که می تواند به کاهش حملات سرفه کمک کند.
بسته به علت(ها) یا علت(های مشکوک) گزینه های درمانی مختلفی برای سندرم سرفه مزمن وجود دارد. این داروها شامل داروهای خوراکی (مایع و قرص)، اسپری بینی و استنشاقی است. توجه داشته باشید، بسیاری از داروهای رایج بدون نسخه از این جهت محدود هستند که اغلب علت(های) دقیق سرفه را برطرف نمی کنند. داروهایی مانند کدئین برای درمان سرفه مزمن با توجه به نگرانی های اعتیاد توصیه نمی شود. در کودکان، کدئین به طور خاص برای سرفه حاد یا مزمن به دلیل نگرانی های ایمنی توصیه نمی شود.
برخی افراد از بیش از یک بیماری رنج می برند که ممکن است سبب سرفه های مداوم باشند. بنابراین، مدیریت این بیماران یک رویکرد چند رشته ای با کمک پزشکان آلرژی، ریه، گفتاردرمانی، گوش و حلق و بینی و گوارش است که برای رفع علائم شما همکاری می کنند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی
