مواقعی وجود دارد که یک دارو می تواند برای یک بیماری بسیار مفید باشد، اما پتانسیل ایجاد نگرانی در مورد بیماری دیگر را داشته باشد. این می تواند در مورد کورتیکواستروئیدهای استنشاقی (ICS)، گروهی از داروهایی که معمولاً برای درمان آسم استفاده می شود، صادق باشد.
از آنجایی که آسم یک بیماری مزمن است، استفاده مداوم از داروهای ضد التهابی برای اکثر بیماران مبتلا به آسم مهم است. در حالی که ICS برای درمان آسم موثر است، در صورت استفاده در دوزهای بالا می تواند به ایجاد پوکی استخوان در افراد مستعد کمک کند. پوکی استخوان عارضه ای است که به ویژه در زنان مسن منجر به شکنندگی استخوان ها می شود.
در بیشتر موارد، پزشکان بر این باورند که مزایای ICS بسیار بیشتر از معایب احتمالی آن است. اول، آسم کنترل نشده شما را در معرض خطر بالای عوارضی قرار می دهد که نیاز به بستری شدن دارند. و اگر آسم شما کنترل نشده باشد، به احتمال زیاد مشکلات مانند مشکل خواب یا فعالیت خواهید داشت.
فوق تخصص آلرژی و ایمونولوژی بالینی می تواند خطرات را بسنجد و ممکن است داروهایی برای مقابله با پوکی استخوان تجویز کند یا آزمایش تراکم استخوان را تجویز کند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

برای بسیاری از بیماران مبتلا به آسم، با شناسایی و اجتناب از محرکها، مصرف داروهای کنترلکننده استنشاقی یا خوراکی روزانه، و استفاده از یک داروی استنشاقی تسکیندهنده سریع در هنگام بروز علائم به خوبی کنترل میشوند. اما برای برخی از بیماران، این داروها برای کنترل آسم کافی نیستند. اخیراً، چندین داروی جدید، که مجموعاً به عنوان داروهای «بیولوژیک» شناخته میشوند، برای درمان آسم متوسط تا شدید تأیید شدهاند. بیولوژیک ها از این جهت منحصر به فرد هستند که آنتی بادی، مولکول یا سلول خاص درگیر در آسم را هدف قرار می دهند. به همین دلیل، آنها به عنوان درمان های "دقیق" یا "شخصی" شناخته می شوند.
داروی بیولوژیک چیست؟
بیولوژیک دارویی است که از سلولهای یک موجود زنده مانند باکتری یا موش ساخته میشود و سپس برای هدف قرار دادن مولکولهای خاص در انسان اصلاح میشود. برای آسم، هدف آنتی بادی ها، مولکول های التهابی یا گیرنده های سلولی است. با هدف قرار دادن این مولکول ها، بیولوژیک ها مسیرهایی را که منجر به التهاب و باعث علائم آسم می شوند، را مهار می کنند.
چه زمانی به داروی بیولوژیک نیاز دارید؟
بیولوژیک برای بیمارانی استفاده میشود که علیرغم استفاده از داروهای کنترلکننده استاندارد روزانه، همچنان علائم دارند. علائم آسم کنترل نشده شامل سرفه مکرر، خس خس سینه یا تنگی نفس است. بیدار شدن در شب با مشکل تنفسی؛ نیاز بیش از حد به یک داروی تسکین دهنده سریع، مانند سالبوتامول (چندین بار در روز یا هفته) و پذیرش مکرر در بیمارستان، مراجعه به اورژانس، یا نیاز به استروئیدهای خوراکی برای تشدید آسم از نشانه های آسم کنترل نشده هستند. قبل از تجویز داروی بیولوژیک، پزشک شما باید مطمئن شود که سایر داروهای کنترل کننده خود را طبق دستورالعمل مصرف می کنید، از هرگونه محرک احتمالی آسم خودداری می کنید، و باید هر شرایط پزشکی مرتبط دیگری را که می تواند آسم شما را بدتر کند پیش از شروع داروی بیولوژیک به خوبی درمان شوند.
فواید داروهای بیولوژیک چیست؟
مزیت اولیه داروهای بیولوژیک کاهش دفعات تشدید آسم از جمله مراجعه به اورژانس، بستری شدن در بیمارستان و نیاز به استروئیدهای خوراکی است. مزایای دیگر عبارتند از کاهش علائم آسم، کاهش دوز سایر داروهای کنترل کننده، و غیبت کمتر در مدرسه و محل کار. نشان داده شده است که بیولوژیک ها کیفیت زندگی بیماران مبتلا به آسم را بهبود می بخشند. برخی از داروهای بیولوژیک برای بهبود عملکرد ریه در بیماران مبتلا به آسم شدید یافت شده است.
چه داروهای بیولوژیکی برای آسم موجود است؟
در حال حاضر پنج داروی بیولوژیک تایید شده برای آسم وجود دارد - omalizumab، mepolizumab، reslizumab، benralizumab و dupilumab - و چندین داروی دیگر در حال حاضر در حال توسعه هستند. Omalizumab آنتی بادی های آلرژیک به نام IgE را هدف قرار می دهد. Mepolizumab، reslizumab و Benralizumab همگی مسیرهایی را هدف قرار می دهند که بر ائوزینوفیل ها (سلولی که در التهاب آلرژیک دخیل است) تأثیر می گذارند. دوپیلوماب گیرنده دو مولکول را هدف قرار می دهد که التهاب آلرژیک را تحریک می کند. پزشک شما آزمایشهای غربالگری، مانند آزمایش خون یا آزمایش پوستی برای تعیین آلرژن های را انجام میدهد تا تصمیم بگیرد که کدام بیولوژیک برای درمان آسم شما بهتر است. Omalizumab برای بیماران 6 سال به بالا تایید شده است، در حالی که تمام داروهای بیولوژیک دیگر به جز reslizumab برای بیماران بالای 12 سال تایید شده است. Reslizumab برای بزرگسالان 18 سال و بالاتر تایید شده است.
داروهای بیولوژیک چگونه تجویز می شوند؟
برخلاف سایر داروهای آسم، اکثر داروهای بیولوژیک در حال حاضر به صورت تزریق زیر جلدی یا انفوزیون داخل وریدی در مطب پزشک تجویز می شوند. با استفاده از برخی داروهای بیولوژیک، پزشک ممکن است بخواهد شما را بین 30 دقیقه تا دو ساعت پس از تجویز در مطب تحت نظر داشته باشد. دفعات تجویز هر یک از این بیولوژیک ها متفاوت است و از هر دو هفته تا هر هشت هفته متغیر است.
عوارض داروهای بیولوژیک چیست؟
به طور کلی، مطالعات نشان داده اند که بیولوژیک ها بسیار ایمن هستند. برای یکی از این داروها، اومالیزوماب، خطر اندک آنافیلاکسی وجود داشته است. در این مورد، پزشک شما اقدامات واحتیاطات لازم را در نظر خواهد داشت. با مپولیزوماب، پزشک ممکن است از شما بپرسد که آیا در معرض خطر ابتلا به انواع خاصی از عفونت های انگلی هستید یا در مورد وضعیت واکسیناسیون آبله مرغان قبل از تزریق سوال کند. سایر عوارض جانبی رایج عبارتند از: درد در محل تزریق، سردرد، گلودرد و احساس خستگی.
چه مدت باید درمان های بیولوژیک را ادامه دهیم؟
در حال حاضر هیچ توصیه مشخصی در مورد مدت زمانی که بیمار باید تحت درمان های بیولوژیک باشد وجود ندارد. دستورالعمل ها توصیه می کنند که دارو را حداقل به مدت چهار ماه آزمایش کنید تا ببینید آیا این دارو به بهبود آسم شما کمک می کند یا خیر. اگر آسم شما به خوبی تحت کنترل باشد، با نظر پزشکتان می توانید تصمیم بگیرد که چه مدت درمان شما ادامه یابد.
قیمت داروهای بیولوژیک چقدر است؟
در مقایسه با سایر داروهای کنترل کننده آسم، داروهای بیولوژیک گران تر هستند و بیش از هزاران دلار در سال هزینه دارند. با توجه به هزینه، شما و پزشکتان باید با همفکری هم تصمیم بگیرید که آیا آنها بهترین داروها برای شما هستند یا خیر. همچنین باید با شرکت بیمه خود چک کنید تا مطمئن شوید که این داروها را تحت پوشش هستند یا نه.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

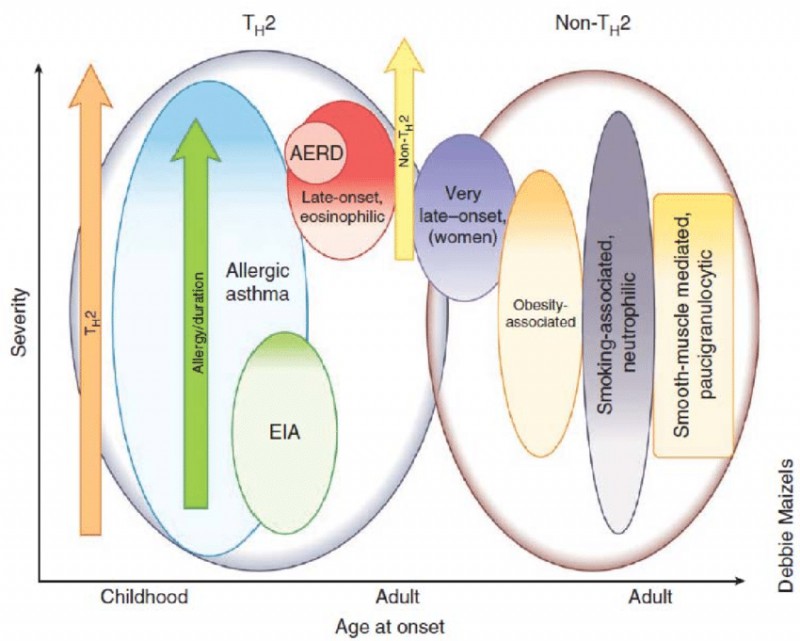
آسم یک بیماری مزمن است که با التهاب در راه های هوایی و واکنش بیش از حد راه هوایی مشخص می شود. برای سالها متخصصان آلرژی و سایر پزشکان فکر میکردند که همه آسمها یکسان هستند و بنابراین همه بیماران مبتلا به آسم را با رژیمهای درمانی مشابه درمان میکردند. با این حال، محققان و پزشکان به تازگی دریافته اند که این رویکرد درست نیست. تفاوتهایی در انواع التهاب زمینهای مشاهدهشده در ریه و تفاوتهایی در ویژگیهای بالینی بیماری (بهعنوان مثال آنچه باعث آن میشود) بین بیماران مختلف مبتلا به آسم وجود دارد. این تفاوت ها در آسم "فنوتیپ" نامیده می شود. برخی از فنوتیپها وجود دارند که به نظر میرسد در مردان شایعتر از زنان یا در کودکان نسبت به بزرگسالان شایع تر هستند. شناسایی فنوتیپ خاص آسم در هر بیمار به فوق تخصص های آلرژی و ایمونولوژی بالینی کمک می کند تا بیماری را بهتر مدیریت کنند.
درمان فعلی آسم در حال حاضر به سمت تلاش برای درمان فنوتیپ خاص تر آسم برای فرد به فرد بیماران به جای استفاده از رژیم درمانی یکسان برای همه بیماران است. این بخشی از مدل پزشکی است که به عنوان پزشکی شخصی یا دقیق شناخته می شود. چندین نوع مختلف یا آنچه ما "فنوتیپ" آسم می نامیم شرح داده شده است. این موارد عبارتند از: آلرژیک، غیر آلرژیک، حساس به آسپرین، شدید، ناشی از ورزش، نوتروفیلی، آسم با انسداد ثابت راههای هوایی و شغلی. برای توضیح مختصری از برخی از فنوتیپهای رایجتر آسم در کودکان و بزرگسالان به زیر مراجعه کنید.
آسم آلرژیک
نوعی آسم است که در آن آلرژی های محیطی (مانند آلرژی به گرده، آلرژی به مایت گرد و غبار) باعث ایجاد آسم می شود. این شایع ترین فنوتیپ آسم است و در حدود 40 تا 50 درصد از بیماران مبتلا به آسم توصیف شده است. این فنوتیپ همچنین یکی از فنوتیپ هایی است که به راحتی قابل شناسایی است. در ارزیابی یک بیمار مبتلا به آسم، آزمایش ممکن است برای تعیین اینکه آیا آن بیمار دارای "فنوتیپ آلرژیک" است یا خیر، انجام شود. این آزمایشها ممکن است شامل آزمایش آلرژی برای آلرژنهای محیطی، شمارش کامل خون برای بررسی افزایش ائوزینوفیلها (یک سلول نوع آلرژیک)، سطح آنتیبادی IgE خون و آزمایش اکسید نیتریک بازدمی باشد. اگر آسم آلرژیک دارید، پزشک آلرژی ممکن است برنامه درمانی شما را اصلاح کند، داروهای اضافی اضافه کند و/یا توصیه کند که تغییراتی در خانه خود ایجاد کنید تا قرار گرفتن در معرض آلرژن را کاهش دهید. کنترل آلرژی بینی با داروهای آلرژی (آنتی هیستامین ها، استروئیدهای بینی) و اجتناب از محرک های آلرژی ممکن است به عنوان بخش مهمی از مدیریت آسم شما توصیه شود. ایمونوتراپی آلرژی (واکسن های آلرژی یا قرص های زیر زبانی) نیز ممکن است توصیه شود. پیشرفت های اخیر و داروهای جدید برای درمان آسم بر روی این فنوتیپ متمرکز شده است. درمانهای بیولوژیکی که مسیر پاسخ آلرژیک را هدف قرار میدهند (از جمله داروهای omalizumab، mepolizumab، dupilumab و reslizumab) نیز ممکن است در نظر گرفته شوند.
آسم غیرآلرژیک
بیماران مبتلا به فنوتیپ آسم غیر آلرژیک شواهدی از حساسیت آلرژیک نشان نمی دهند. این بیماران دارای تشخیص آسم هستند، اما تست های آلرژی نشان نمی دهد که آنها به آلرژی های داخلی یا بیرونی حساس هستند. آنها تعداد ائوزینوفیل ها و/یا سطح IgE بالا ندارند و ممکن است تست نیتریک اکساید بازدمی بالا نداشته باشند. اگر این نوع آسم در شما تشخیص داده شود، پزشک ممکن است رژیم درمانی دیگری را برای آسم شما انتخاب کند.
آسم حساس به آسپرین
فنوتیپ آسم حساس به آسپرین یک فنوتیپ آسم کمتر شایع است که هم در کودکان و هم در بزرگسالان مشاهده می شود. بیماران مبتلا به آسم حساس به آسپرین هنگام مصرف آسپرین یا یک داروی ضد التهابی غیر استروئیدی (NSAID) دچار تشدید آسم می شوند. بیماران مبتلا به این فنوتیپ آسم ممکن است علائم رینیت مزمن (التهاب بینی) و/یا پولیپ بینی را نیز داشته باشند. ارزیابی شمارش کامل خون ممکن است افزایش تعداد ائوزینوفیل را نیز نشان دهد. بیماران مبتلا به این نوع آسم ممکن است از داروهایی بهره مند شوند که مسیر ایمنی تحریک شده توسط آسپرین یا NSAID ها مانند اصلاح کننده های لکوترین و برخی درمان های بیولوژیکی را هدف قرار می دهند.
آسم نوتروفیلیک
آسم نوتروفیلیک فنوتیپی از آسم است که بیشتر در میان بیماران مبتلا به آسم شدید توصیف شده است. این نوع آسم ممکن است توسط فوق تخصص آلرژی و ایمونولوژی بالینی با گرفتن نمونه خلط (بزاق و مخاط سرفه شده از مجاری تنفسی) و مشاهده تعداد زیادی از نوع سلول های نوتروفیل در خلط شما تشخیص داده شود. اگر پزشک شما تشخیص دهد که شما به این فنوتیپ آسم مبتلا هستید، ممکن است رژیم دارویی شما تغییر کند و داروهای اضافی مانند آنتی بیوتیک های ماکرولیدی توصیه شود.
آسم ورزشی
آسم ناشی از ورزش نوعی آسم است که در هنگام ورزش شعله ور می شود. اکثر بیماران مبتلا به آسم اگر بیش از حد معینی ورزش کنند دچار شعله ور شدن ناشی از ورزش خواهند شد. برای تشخیص پزشک ممکن است از شما سؤال کنند که چه زمانی علائم شما اغلب یا به طور مداوم رخ می دهد (مثلاً آیا هر بار که ورزش می کنید آسم تشدید می شود؟) یا ممکن است یک تست ورزش انجام دهند. یک تست ورزشی شامل انجام تمرینات ورزشی (مثلاً دویدن روی تردمیل یا راهروی کلینیک) و بررسی عملکرد ریه شما پس از ورزش برای تعیین اینکه آیا ورزش باعث کاهش عملکرد ریه شما می شود یا خیر. بیماران مبتلا به این نوع آسم ممکن است با انواع خاصی از داروها درمان شوند و/یا ممکن است به آنها آموزش داده شود که از داروهای استنشاقی بتا آگونیست کوتاهاثر (سالبوتامول) خود چند دقیقه قبل از ورزش برای جلوگیری از حمله استفاده کنند.
اگرچه محققان و متخصصان آلرژی اکنون تشخیص می دهند که فنوتیپ های مختلفی از آسم در بین بیماران وجود دارد، ولی هنوز ممکن است تعیین دقیق فنوتیپ برخی از بیماران دشوار باشد. یک بیمار همچنین ممکن است بیش از یک فنوتیپ آسم (مانند آسم آلرژیک و آسم ناشی از ورزش) را همزمان نشان دهد. و اگرچه آزمایشهای خاصی ممکن است به تشخیص کمک کنند، اما بیشتر فنوتیپهای آسم آزمایش تاییدی قابل اعتمادی ندارند. حتی اگر متخصص آسم شما بتواند تشخیص دهد که کدام نوع آسم دارید، ممکن است منجر به تغییر قابل توجهی در داروها نشود زیرا درمان های هدفمند برای بسیاری از فنوتیپ های آسم وجود ندارد. تحقیقات بیشتری برای درک فنوتیپ های آسم، تفاوت آنها، نحوه شناسایی آنها و ادامه توسعه داروهای جدید که هر فنوتیپ را با موفقیت هدف قرار می دهند، مورد نیاز است.
با این وجود، مهم است که در مورد فنوتیپ آسم خود فکر کنید و این موضوع را با پزشک خود در میان بگذارید.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


آسم شغلی به شایع ترین بیماری ریوی ناشی از کار در کشورهای توسعه یافته تبدیل شده است. با این حال، تعداد دقیق موارد تازه تشخیص داده شده آسم در بزرگسالان به دلیل مواجهه شغلی ناشناخته است. تا 15 درصد از موارد آسم ممکن است مربوط به شغل باشد.
آسم شغلی ناشی از استنشاق دود، گازها، گرد و غبار یا سایر مواد بالقوه مضر در حین کار است. اغلب، علائم شما در طول روزها یا شبهایی که کار میکنید بدتر میشوند، زمانی که مرخصی دارید بهبود مییابند و زمانی که به سر کار میروید دوباره شروع میشوند.
ممکن است سالم بوده باشید و این اولین باری است که علائم آسم را تجربه کرده اید، یا ممکن است در کودکی آسم داشته باشید و دوباره برگشته باشد. اگر در حال حاضر آسم دارید، ممکن است با قرار گرفتن در معرض مواد خاصی در محل کار بدتر شود.
افرادی که سابقه خانوادگی آلرژی دارند، بیشتر در معرض ابتلا به آسم شغلی هستند، به ویژه به برخی مواد مانند آرد، حیوانات و لاتکس.
اما حتی اگر سابقه نداشته باشید، اگر در معرض شرایطی قرار بگیرید که باعث ایجاد آن میشوند، همچنان میتوانید به این بیماری مبتلا شوید. همچنین، اگر سیگار می کشید، در معرض خطر بیشتری برای ابتلا به آسم هستید.
علل
میزان آسم شغلی در صنایع مختلف متفاوت است.
محرک هایی در دوزهای بالا که باعث آسم شغلی می شوند شامل اسید هیدروکلریک، دی اکسید گوگرد یا آمونیاک است که در صنایع نفت یا شیمیایی یافت می شود. اگر در معرض هر یک از این مواد در غلظت های بالا قرار بگیرید، ممکن است بلافاصله پس از قرار گرفتن در معرض، خس خس سینه و سایر علائم آسم را تجربه کنید. کارگرانی که قبلاً آسم یا برخی اختلالات تنفسی دیگر دارند نیز ممکن است در طول قرار گرفتن در معرض این محرکها علائم بیشتری داشته باشند.
آلرژی در بسیاری از موارد آسم شغلی نقش دارد. این نوع آسم معمولاً تنها پس از ماهها یا سالها قرار گرفتن در معرض مواد مرتبط با کار ایجاد میشود. سیستم ایمنی بدن شما به زمان نیاز دارد تا آنتی بادی های آلرژیک یا سایر پاسخ های ایمنی به یک ماده خاص تولید کند.
به عنوان مثال، کارگران صنعت پودر لباسشویی ممکن است به آنزیمهای باکتری Bacillus subtilis حساسیت داشته باشند، در حالی که نانواها ممکن است در اثر قرار گرفتن در معرض آردهای مختلف یا آنزیمهای شیرینی پزی دچار آلرژی و علائم آسم شغلی شوند.
دامپزشکان و ماهیگیران در تماس با حیوانات اهلی در آزمایشگاه ها می توانند واکنش های آلرژیک به پروتئین های حیوانی ایجاد کنند. کارکنان مراقبت های بهداشتی می توانند از تنفس پروتئین های پودری دستکش لاتکس یا از مخلوط کردن داروهای پودری به آسم مبتلا شوند. به طور مشابه، حدود 5٪ از افرادی که با حیوانات آزمایشگاهی یا با دستکش های لاتکس طبیعی پودر شده کار می کنند، به آسم شغلی مبتلا شده اند.
آسم شغلی همچنین می تواند در کارگران پس از مواجهه مکرر با مولکول های شیمیایی کوچک موجود در هوا، مانند سخت کننده های رنگ یا در صنایع پلاستیک و رزین، رخ دهد. به عنوان مثال، ایزوسیانات ها مواد شیمیایی هستند که به طور گسترده در بسیاری از صنایع از جمله: رنگ آمیزی اسپری، نصب عایق ها و در ساخت پلاستیک، لاستیک و فوم استفاده می شود. این مواد شیمیایی می توانند در 10 درصد از کارگران در معرض آسم شغلی ایجاد کنند.
مدت زمانی که شما در معرض یک ماده قرار می گیرید قبل از شروع آسم شما متفاوت است. ممکن است ماه ها یا سال ها قبل از بروز علائم بگذرد. از سوی دیگر، قرار گرفتن در معرض غلظت بالایی از مواد محرک می تواند در عرض 24 ساعت باعث آسم شود.
در نهایت، استنشاق برخی از مواد به شکل آئروسل میتواند مستقیماً منجر به تجمع مواد شیمیایی طبیعی در بدن شما شود، مانند هیستامین یا استیل کولین در ریهها، که منجر به آسم میشود. برای مثال، حشرهکشهایی که در کشاورزی استفاده میشوند، میتوانند باعث تجمع استیل کولین شوند که باعث انقباض و سفت شدن عضلات راه هوایی شما میشود.
تشخیص و درمان
بسیاری از افراد مبتلا به علائم آسم مداوم ناشی از مواد در محل کار به اشتباه به عنوان برونشیت تشخیص داده می شوند. اگر آسم شغلی به درستی در مراحل اولیه تشخیص داده نشود و از مواجهه با آن محافظت یا حذف نشده باشید، می تواند باعث تغییرات دائمی در ریه های شما شود.
پزشک متخصص آلرژی و ایمونولوژی بالینی، بهترین پزشک واجد شرایط برای تعیین اینکه آیا علائم شما مربوط به آلرژی یا آسم می باشد. متخصص آلرژی شما می تواند مشکل را به درستی تشخیص دهد و یک برنامه درمانی برای کمک به شما ایجاد کند که احساس بهتری داشته باشید و بهتر زندگی کنید.
هنگامی که علت علائم شما مشخص شد، شما و کارفرمایتان میتوانید با همکاری یکدیگر اطمینان حاصل کنید که از قرار گرفتن در معرض موادی که باعث علائم آسم شما میشود و غلظتهای بالای محرکها اجتناب میکنید. همچنین، ممکن است لازم باشد از قرار گرفتن در معرض محرکهایی که میتوانند باعث ایجاد علائم در اکثر مبتلایان به آسم شوند، مانند دود یا هوای سرد، خودداری کنید.
در برخی موارد، پیش درمان با داروهای خاص برای محافظت در برابر آسم بدتر شده در محل کار ممکن است مفید باشد. در موقعیتهای دیگر، بهویژه اگر به مادهای در محل کار خود حساسیت زیادی دارید، اجتناب از مصرف کامل این ماده ممکن است ضروری باشد.
نکاتی برای تندرستی
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


اگر باردار هستید یا به باردار شدن فکر می کنید، مهم است که آسم خود را کنترل کنید. اجتناب از محرکها و مصرف داروهای آسم به صورت تجویز شده، همگی میتوانند به تضمین بارداری سالم برای شما و کودک آیندهتان کمک کنند.
به طور کلی توصیه می شود که در طول ویزیت های بارداری پایش ماهانه آسم انجام شود. زیرا در دوره بارداری، آسم در حدود یک سوم زنان بهبود می یابد و در حدود یک سوم زنان در دوران بارداری بدتر می شود. ارزیابی ماهانه به پزشک شما این فرصت را می دهد که از درمان (در صورت امکان) کناره گیری کند یا درمان (در صورت لزوم) را افزایش دهد.
حملات آسم در هفته های آخر بارداری شایع تر است، اما در طول زایمان بسیار نادر است.
علائم آسم عبارتند از:
مدیریت آسم در دوران بارداری
کنترل خوب آسم برای یک بارداری سالم بسیار مهم است. تشدید آسم باعث کاهش سطح اکسیژن در خون می شود. این به نوبه خود می تواند منجر به رسیدن اکسیژن کمتر به جنین شود. اکسیژن کم می تواند رشد و نمو سالم جنین را مختل کند.
برای به حداقل رساندن خطر، زنان باردار باید از آلرژنهایی که علائم آنها را تحریک میکنند اجتناب کنند. همچنین، زنانی که سیگار می کشند باید قبل از باردار شدن سیگار را ترک کنند زیرا سیگار ممکن است باعث آسم شود و در رشد جنین اختلال ایجاد کند.
اگر قبل از بارداری واکسن های آلرژی (ایمونوتراپی) دریافت می کردید، می توانید این درمان را در دوران بارداری ادامه دهید. فقط حتما به پزشک خود اطلاع دهید که باردار هستید. شروع واکسن های آلرژی در دوران بارداری توصیه نمی شود.
در مورد داروها چطور؟
در طول بارداری به پزشک متخصص آلرژی و ایمونولوژی بالینی خود مراجعه کنید و مصرف داروهای خود را قطع نکنید. بسیاری از مادران آینده نگران مصرف داروها در دوران بارداری هستند. با این حال، خطرات ناشی از آسم کنترل نشده بسیار بیشتر از خطرات ناشی از درمان های آسم است.
کورتیکواستروئیدهای استنشاقی اغلب درمان انتخابی برای آسم مداوم هستند. مطالعات نشان داده است که آنها برای زنان باردار موثر و کم خطر هستند. برنامه ملی آموزش و پیشگیری از آسم دو داروی خاص را در بارداری توصیه میکند: بودزونید (کورتیکواستروئید استنشاقی) و سالبوتامول (بتا 2 آگونیست کوتاهاثر) که هر دو دارای پروفایل ایمنی خوب در هنگام استفاده در دوران بارداری هستند.
کورتیکواستروئیدهای خوراکی برای درمان منظم آسم در دوران بارداری ترجیح داده نمی شوند. با این حال می توان بصورت کوتاه مدت از آنها برای درمان حملات شدید آسم استفاده کرد.
اگر باردار هستید و فکر می کنید ممکن است آسم داشته باشید، مهم است که برای کاهش خطرات برای کودک، حتماً بیماری خود را تشخیص دهید و بطور مناسب درمان کنید. مطالعات حملات آسم در اوایل بارداری را با نقایص مادرزادی مرتبط دانسته اند، بنابراین اگر مشکوک به آسم هستید باید برای دریافت خدمات پزشکی زود اقدام کنید.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


آیا هنگام ورزش سرفه، خس خس سینه یا تنگی نفس دارید؟
اگر بله، ممکن است آسم ناشی از ورزش یا انقباض برونش ناشی از ورزش (EIB) داشته باشید. این زمانی اتفاق میافتد که راههای هوایی ریههای شما با ورزش باریک میشوند و باعث علائم آسم میشوند.
به گفته سازمان بهداشت جهانی، حدود 300 میلیون نفر در سراسر جهان از آسم رنج می برند و ورزش شدید آن را برای بسیاری از افراد بدتر می کند. برخی از افراد مبتلا به آسم ورزشی در غیر این صورت آسم ندارند و افراد مبتلا به آلرژی نیز ممکن است در طول ورزش دچار مشکل تنفسی شوند.
علائم
اگر آسم ورزشی دارید، ممکن است در عرض 5 تا 20 دقیقه پس از ورزش دچار مشکلات تنفسی شوید. علائم شما ممکن است شامل موارد زیر باشد:
محرک ها
افراد مبتلا به آسم ورزشی هم به هوای سرد و هم به هوای خشک بسیار حساس هستند. هوا معمولاً توسط بینی گرم و مرطوب می شود، اما در طول فعالیت های سخت، افراد بیشتر از طریق دهان تنفس می کنند. این اجازه می دهد تا هوای سرد و خشک بدون عبور از بینی به راه های هوایی تحتانی و ریه های شما برسد و علائم آسم را تحریک کند. آلاینده های هوا، سطح بالای گرده و عفونت های تنفسی ویروسی نیز ممکن است محرک باشند. سایر علل همراه با آسم ورزشی ممکن است عدم تناسب اندام، آلرژی بینی به خوبی کنترل نشده یا مشکلات تارهای صوتی باشد.
تشخیص
خس خس سینه یا احساس گرفتگی قفسه سینه می تواند جدی باشد، بنابراین به پزشک خود در مورد علائم اطلاع دهید. پزشک شما می تواند در موارد زیر به شما کمک کند:
اگر آزمایش تنفس شما نشان دهد که مشکوک به آسم هستید، پزشک ممکن است دارویی برای استنشاق مانند سالبوتامول به شما بدهد. اگر پس از استنشاق دارو، تعداد تستهای تنفسی شما بهبود یابد، احتمال ابتلا به آسم بیشتر میشود.
اگر تست تنفسی شما نرمال باشد، ممکن است از شما خواسته شود یک آزمایش اضافی انجام دهید که به آن تست چالش تحریک برونش میگویند. پزشک از شما میخواهد ورزش کنید، مثلاً در خارج از خانه بدوید، یا دوچرخه سواری کنید یا روی تردمیل بدوید. قبل و بعد از ورزش، پزشک مقدار هوایی را که از ریه های خود خارج می کنید را با آزمایش اسپیرومتری ثبت می کند. اگر بعد از تمرین هوا را با شدت کمتری بازدم کنید، ممکن است مشکل آسم ورزشی داشته باشید.
درمان
اولین قدم این است که با پزشک خود یک برنامه درمانی تهیه کنید. آسم ورزشی همراه با آسم عمومی با داروهای کنترل کننده که به طور منظم مصرف می شوند (مانند تثبیت کننده های ماست سل، استروئیدهای استنشاقی و اصلاح کننده های لکوترین) یا با استفاده از داروهای قبل از ورزش (آگونیست های بتا کوتاه اثر مانند سالبوتامول) پیشگیری می شود. هنگامی که علائم آسم ورزشی رخ می دهد، می توان آنها را با بتا آگونیست های کوتاه اثر درمان کرد.
علاوه بر داروها، گرم کردن، سرد کردن و قرار دادن ماسک یا روسری روی دهان ممکن است از علائم آسم ورزش جلوگیری کرده یا آنها را کاهش دهد. توصیه می شود زمانی که دچار عفونت ویروسی هستید، درجه حرارت پایین است، یا سطح گرده و آلودگی هوا بالاست، ورزش را محدود کنید.
فعالیت های توصیه شده
هدف از برنامه درمان آسم این است که علائم شما را تحت کنترل نگه دارد تا بتوانید از ورزش یا فعالیت های ورزشی لذت ببرید. با این حال، برخی از فعالیت ها وجود دارد که برای افراد دارای آسم ورزشی بهتر هستند. به عنوان مثال، شناگران هنگام ورزش در معرض هوای گرم و مرطوب قرار می گیرند، که زمینه ساز ایجاد علایم آسم ورزشی نیست. شنا همچنین به تقویت عضلات بالاتنه کمک می کند.
پیاده روی، دوچرخه سواری تفریحی و طبیعت گردی نیز فعالیت های ورزشی خوبی برای افراد مبتلا به آسم ورزشی هستند. ورزشهای تیمی که نیاز به انرژی کوتاه مدت دارند، مانند بیسبال و دو و میدانی کوتاهمدت نسبت به ورزشهایی که فعالیتهای مداوم زیادی دارند، مانند فوتبال، بسکتبال، هاکی روی چمن یا دویدن در مسافتهای طولانی احتمال بروز علائم کمتری دارند.
فعالیتهای هوای سرد مانند اسکی و هاکی روی یخ بیشتر احتمال دارد علائم را بدتر کنند، اما با تشخیص و درمان مناسب، بسیاری از افراد مبتلا به آسم ورزشی میتوانند تقریباً در هر ورزش یا فعالیتی شرکت کنند و پیروز باشند.
چه زمانی باید به پزشک متخصص آلرژی و ایمونولوژی بالینی مراجعه کرد
یکی از اولین گامها برای کنترل آسم ورزشی، یافتن حمایت های مناسب است. پزشک آلرژی و ایمونولوژی بالینی که اغلب به عنوان آلرژیست شناخته می شود، یک متخصص داخلی یا متخصص اطفال با حداقل دو سال آموزش پیشرفته در زمینه بیماری های آلرژیک است. متخصص آلرژی میتواند به کشف علت علائم شما کمک کند و یک برنامه درمانی برای شما ایجاد کند که بتوانید به ورزش ادامه دهید. اگر موارد زیر را دارید باید به متخصص آلرژی مراجعه کنید:
نکاتی برای تندرستی
با مراجعه به متخصص آلرژی، می توانید انتظار تشخیص دقیق، برنامه درمانی موثر و اطلاعات آموزشی برای کمک به مدیریت بیماری خود را داشته باشید.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

بررسی اجمالی
بیماری تنفسی تشدید شده با آسپرین (AERD)، که به عنوان سه گانه سامتر نیز شناخته می شود، یک بیماری مزمن پزشکی است که شامل سه ویژگی بالینی است: آسم، بیماری سینوسی با پولیپ بینی عودکننده، و حساسیت به آسپرین و سایر داروهای ضد التهابی غیر استروئیدی (NSAIDS) که آنزیمی به نام سیکلواکسیژناز-1 را مهار می کنند. این حساسیت معمولاً به صورت واکنشهای تنفسی ظاهر میشود که با مصرف خوراکی یا استنشاقی یک NSAID رخ میدهد، اگرچه علت دقیق واکنشها مشخص نیست. تقریباً 9 درصد از کل بزرگسالان مبتلا به آسم و 30 درصد از بیماران مبتلا به آسم و پولیپ بینی دارای AERD هستند. به طور کلی، AERD در بزرگسالی کاملاً ناگهانی ایجاد میشود، معمولاً بین سنین 20 تا 50 سالگی، و هیچ محرک کاملاً مشخصی وجود ندارد که باعث این بیماری شود.
علائم
افراد مبتلا به AERD معمولاً آسم، احتقان بینی و پولیپ بینی عودکننده دارند و علائم آنها اغلب به درمان های معمولی پاسخ نمی دهد. بسیاری از آنها عفونت های مزمن سینوسی را تجربه کرده اند و از دست دادن حس بویایی شایع است.
ویژگی مشخصه AERD این است که بیماران به آسپرین و سایر NSAID ها واکنش نشان می دهند. این واکنش ها به طور کلاسیک شامل علائم تنفسی فوقانی (افزایش احتقان بینی، سردرد پیشانی یا درد سینوسی و عطسه) و همچنین علائم تنفسی تحتانی (سرفه، خس خس سینه، گرفتگی قفسه سینه) می شوند، اما می توانند باعث برافروختگی پوست، بثورات پوستی، درد شکم و گاهی اوقات استفراغ نیز بشوند.
در مطالعات دیده شده است که حدود 75٪ از همه بیماران مبتلا به AERD هنگام نوشیدن الکل، واکنش های تنفسی خفیف تا متوسط را نشان می دهند. این واکنش ها همیشه مختص یک نوع الکل نیست و اغلب پس از مصرف کمتر از یک لیوان الکل رخ می دهد.
تشخیص
تشخیص AERD بالینی است، به این معنی که هیچ آزمایش یا نتیجه خون خاصی وجود ندارد که به تنهایی برای تشخیص بیماری مورد استفاده قرار گیرد. علائم سه گانه آسم به اضافه پولیپ بینی به اضافه واکنش های تنفسی به NSAID ها تمام چیزی است که برای تشخیص لازم است. با این حال، برای بیمارانی که سابقه واکنش احتمالی آنها به NSAID مشخص نیست، اغلب انجام چالش آسپرین برای تأیید تشخیص مفید است. این کار می تواند به صورت چالش خوراکی یا ترکیبی از چالش داخل بینی و خوراکی انجام شود و این روش در بیمارستان یا کلینیک آلرژی با پزشک و تیم پزشکی مجرب انجام می شود.
علاوه بر این، افراد مبتلا به AERD دارای تعداد زیادی ائوزینوفیل در پولیپ بینی خود هستند و اغلب سطح ائوزینوفیل در خونشان افزایش می یابد. ائوزینوفیل ها نوعی از سلول های ایمنی هستند که در التهاب نقش دارند. اگرچه وجود سطح ائوزینوفیل بالا به عنوان بخشی از تشخیص مورد نیاز نیست، اما می تواند یک یافته اضافی ارزشمند در تشخیص این بیماران باشد.
درمان و مدیریت
افراد مبتلا به AERD که نسبت به آسپرین حساسیتزدایی نکردهاند، باید از تمام NSAIDها اجتناب کنند تا از واکنشها جلوگیری شود. با این حال، حتی با اجتناب کامل از NSAID ها، بیماران همچنان علائم آسم، احتقان بینی و پولیپ های مکرر را خواهند داشت. استامینوفن معمولاً در دوزهای پایین (تا 500 میلی گرم درهر نوبت) به طور ایمن قابل تحمل است.
اکثر بیماران مبتلا به AERD نیاز به استفاده از داروهای روزانه برای کنترل علائم خود دارند و اغلب نیاز به استفاده روزانه از کورتیکواستروئیدهای استنشاقی برای آسم دارند. اسپریهای استروئیدی داخل بینی یا شستشوی سینوسها با محلولهای استروئیدی میتوانند به کنترل علائم بینی کمک کنند و پولیپهای بینی را نیز میتوان با دورههای گهگاهی استروئیدهای خوراکی درمان کرد. چندین داروی غیر استروئیدی نیز در دسترس هستند، بهویژه داروهایی که تولید لکوترینها (زیلوتون) را مهار میکنند یا عملکرد لکوترینها (مونته لوکاست و زافیرلوکاست) را مسدود میکنند و میتوانند به درمان برخی از علائم کمک کنند. علیرغم درمان فشرده پزشکی، نیاز به برداشتن پولیپ بینی با جراحی در AERD بسیار رایج است، اگرچه متاسفانه میزان عود پولیپ بینی بعد از جراحی بالا است.
حساسیت زدایی به آسپرین به منظور شروع درمان روزانه با دوز بالای آسپرین نیز می تواند به عنوان یک درمان جایگزین داروهای استروئیدی در برخی از بیماران مورد استفاده قرار گیرد. در بیماران مبتلا به AERD، یک روش حساسیت زدایی از آسپرین را می توان با تجویز دوزهای افزایش یافته آسپرین در بیمارستان یا کلینیک مجهز برای چنین درمانی انجام داد. هدف از حساسیت زدایی آسپرین این است که بیمار درمان طولانی مدت روزانه با آسپرین را شروع کند، که در برخی از بیماران می تواند رشد مجدد پولیپ بینی را کاهش دهد و نیاز به داروهای کورتیکواستروئیدی را کاهش دهد.
داروهای تزریقی جدیدتر، به نام بیولوژیک، اکنون برای بیماران مبتلا به آسم متوسط تا شدید و برای درمان پولیپ بینی در دسترس هستند. داروها ی Omalizumab، mepolizumab ، benralizumab، reslizumab و dupilumab در درمان آسم ائوزینوفیلیک متوسط تا شدید و همچنین در درمان آسم وابسته به استروئید خوراکی و رینوسینوزیت مزمن همراه با پولیپ بینی اندیکاسیون دارند و بسیاری از بیماران مبتلا به بیماری تنفسی تشدید شده با آسپرین (AERD) از افزودن این داروهای تخصصی به درمان خود سود می برند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی وایمونولوژی بالینی


درمان های بیولوژیک، همانطور که از نام آن پیداست، محصولاتی هستند که به نوعی از موجودات زنده مشتق می شوند. این درمان ها شامل انواع واکسن ها، اجزای خون و پروتئین هایی است که یا از منابع طبیعی مشتق شده اند یا در آزمایشگاه سنتز می شوند. درمان های بیولوژیک به ویژه برای بیماران مبتلا به بیماری های آلرژیک و ایمونولوژیک کاربرد دارند.
واکسن ها
واکسن ها یکی از مهم ترین پیشرفت ها در تاریخ پزشکی هستند و مسئول محافظت از جمعیت بزرگ در برابر عفونت های بالقوه کشنده ویروسی و باکتریایی هستند. ادوارد جنر اولین واکسن زنده را در سال 1796 با تزریق مایع گرفته شده از تاول آبله گاوی به انسان ساخت که منجر به محافظت در برابر عفونت آبله شد.
امروزه تعدادی از انواع واکسن وجود دارد که به محافظت در برابر تعداد زیادی از ارگانیسم های عفونی کمک می کنند. واکسن های زنده ضعیف شده از شکل زنده اما ضعیف شده میکروارگانیسم استفاده می کنند (به عنوان مثال: سرخک، اوریون، سرخجه)، در حالی که واکسن های کشته شده از ارگانیسم هایی استفاده می کنند که در آزمایشگاه غیرفعال شده اند (مثال: آنفولانزا). واکسن های توکسوئید حاوی سمی هستند که معمولاً توسط یک میکروارگانیسم ساخته می شود. این واکسن ها اثرات مضر یا سمی عفونت (مثلاً دیفتری و کزاز) را مهار می کنند. واکسن های بیوسنتتیک حاوی مواد ساخته دست بشر هستند که شبیه به بخش هایی از میکروارگانیسم واقعی هستند (مثال: واکسن مزدوج هموفیلوس آنفلوآنزا نوع B).
واکسنهایی که علیه مواد آلرژیزا مانند مایت های گرد و غبار، موی حیوانات، کپکها و گردهها به کار میروند، به عنوان درمانهای مؤثر برای بیماریهای آلرژیک مزمن مانند رینیت آلرژیک و آسم نیز سابقه طولانی دارند. اخیراً، دانشمندان در حال ساخت واکسنهای مؤثری علیه انواع خاصی از سرطان (به عنوان مثال: ملانوم) هستند، که احتمال دارد در آینده واکسنهای مشابه بسیار بیشتری در آینده تولید شوند.
اجزای خون
خون کامل از سلول های (قرمز و سفید) و پلاسمای مایع تشکیل شده است. خون تقریباً ترکیبی 50:50 از هر کدام است. متداول ترین فرآورده خونی تزریقی از گلبول های قرمز بسته بندی شده است که برای بیمارانی که از دست دادن حاد خون را تجربه کرده اند تجویز می شود. در حالی که پلاسما فاقد سلول است، غنی از پروتئین های خون است و سه تا از مهم ترین اجزای آن آلبومین، گلوبولین ها و فیبرینوژن هستند. گلوبولین ها شامل ایمونوگلوبولین ها هستند که پروتئین های آنتی بادی هستند که توسط سلول های ایمنی اختصاصی (لنفوسیت های B) تولید می شوند و اجزای کلیدی در جلوگیری از عفونت هستند. این ایمونوگلوبولین ها را می توان به ایمونوگلوبولین های (Ig) A، M، G، D و E جدا کرد و به آنها IgA، IgM، IgG، IgD و IgE می گویند. IgG خالص شده را می توان از پلاسمای تعداد زیادی از افراد عادی که خونشان را اهدا کرده اند جدا کرد. این IgG خالص شده حاوی طیف وسیعی از آنتی بادیهای اختصاصی برای انواع مختلف باکتریها و ویروسها است و معمولاً برای بیماران مبتلا به انواع مختلف بیماریهای کمبود ایمونوگلوبولین تجویز میشود.
پروتئین ها
پروتئین های مفید برای درمان بیماری ها شامل تعدادی از پروتئین های طبیعی به نام سیتوکین ها هستند. سیتوکین ها پروتئین هایی هستند که بدن از آنها برای فعال کردن و سرکوب سلول های ایمنی که در تنظیم ایمنی و محافظت در برابر عفونت ها نقش دارند استفاده می کند. اینترلوکین 2 (Aldesleukin) یک درمان تایید شده برای برخی سرطان ها است، در حالی که اینترفرون گاما و اینترفرون آلفا به عنوان درمان برای انواع خاصی از بیماری های عفونی و وضعیت های کمبود ایمنی استفاده می شود.
آنتی بادی های مونوکلونال یا MAbs، آنتی بادی های تولید شده در آزمایشگاه هستند که پروتئین های خاصی را هدف قرار می دهند که در فرآیندهای بیماری نقش دارند. این پروتئین ها ممکن است آزادانه در پلاسما شناور باشند یا روی سلول ها یافت شوند. برای ایجاد MAbs، محققان به طور معمول پروتئین هدف موجود در انسان را به موش ها تزریق می کنند. هنگامی که موش ها شروع به ساخت آنتی بادی برای این پروتئین خارجی و انسانی می کنند، سلول های لنفوسیت B تولید کننده آنتی بادی از موش ها برداشت می شوند. این لنفوسیتهای B موش سپس در آزمایشگاه با سلولهای خاصی ترکیب میشوند تا هیبریدوم طولانیمدتی ایجاد کنند که به طور مکرر تقسیم میشود تا سلولهای دختر یا کلونهای یکسانی تولید کند. این آنتی بادی های تک کلون یا "مونوکلونال" همگی با یکدیگر یکسان هستند و می توانند در مقادیر زیاد تولید شوند.
متأسفانه، هنگامی که این آنتی بادی های مشتق شده از موش به انسان داده شد، آنتی بادی به عنوان یک پروتئین یا آنتی ژن خارجی عمل می کند و باعث می شود بیمار آنتی بادی های خود را علیه این آنتی ژن تولید کند. این پاسخ ایمنی توسط بیمار بدون شک منجر به خنثی سازی آنتی بادی موش، کاهش کارایی آن و همچنین منجر به عوارض جانبی شدید احتمالی می شود. برای حل این مشکل، آنتیبادیهای موش با جایگزین کردن قسمتهای انسانی آنتیبادی تا حد ممکن، «انسانی» میشوند. برخی از نمونههای آنتیبادیهای مونوکلونال درمانی در بیماریهای آلرژیک عبارتند از: omalizumab برای درمان آسم آلرژیک و کهیر مزمن و پولیپ بینی مقاوم به درمان، mepolizumab، benralizumab و reslizumab برای درمان انواع خاصی از آسم و پولیپ بینی و dupilumab برای درمان درماتیت آتوپیک، آسم و پولیپ بینی.
فناوریها به دانشمندان اجازه میدهند تا آنتیبادیهای مونوکلونال کاملاً انسانی ایجاد کنند که منجر به افزایش اثربخشی و کاهش خطر عوارض جانبی میشود.
تلاشهای تحقیقاتی قابل توجهی در توسعه درمانهای بیولوژیکی برای بیماریهای آلرژیک و ایمونولوژیک وجود دارد و این راه را برای گزینههای درمانی آینده در افرادی که از این شرایط رنج میبرند هموار میکند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

بررسی اجمالی
بیماری ریفلاکس معده به مری (GERD) یک اختلال گوارشی است که آب معده اسیدی یا غذا و مایعات از معده به مری برمی گردد. در تمام سنین دیده میشود از نوزادان تا بزرگسالان مسن تر.
افراد مبتلا به آسم بیشتر در معرض خطر ابتلا به ریفلاکس معده به مری هستند. شعله ور شدن آسم می تواند باعث شل شدن اسفنکتر تحتانی مری شود و به محتویات معده اجازه می دهد تا به مری برگردد یا رفلاکس کند. برخی از داروهای آسم (به ویژه تئوفیلین) ممکن است علائم ریفلاکس را بدتر کنند.
از سوی دیگر، ریفلاکس اسید می تواند علائم آسم را با تحریک راه های هوایی و ریه ها بدتر کند. این به نوبه خود می تواند منجر به آسم به تدریج شدیدتر شود. همچنین، این تحریک می تواند واکنش های آلرژیک ایجاد کند و راه های هوایی را نسبت به شرایط محیطی مانند دود یا هوای سرد حساس تر کند.
علائم و تشخیص
علائم
همه افراد ریفلاکس معده به مری را تجربه کرده اند. زمانی اتفاق می افتد که آروغ می زنید، طعم اسید در دهان دارید یا سوزش سر دل دارید. با این حال، اگر این علائم با زندگی روزمره شما تداخل داشته باشد، وقت آن است که به پزشک خود مراجعه کنید.
علائم دیگری که کمتر اتفاق میافتند، اما میتوانند نشان دهنده ابتلا به ریفلاکس معده به مری باشند عبارتند از:
تشخیص
چندین آزمایش ممکن است برای تشخیص ریفلاکس معده به مری استفاده شود از جمله:
درمان و مدیریت
اگر همزمان مبتلا به ریفلاکس معده به مری و آسم هستید، درمان ریفلاکس به کنترل علائم آسم شما کمک می کند.
مطالعات نشان داده است که افراد مبتلا به آسم پس از درمان بیماری ریفلاکس خود، شاهد کاهش علائم آسم (و مصرف داروهای آسم) بودند.
تغییرات سبک زندگی برای درمان ریفلاکس عبارتند از:
پزشک شما همچنین ممکن است داروهایی را برای درمان رفلاکس یا تسکین علائم توصیه کند. آنتی اسیدهای بدون نسخه و مسدود کننده های H2 ممکن است به کاهش اثرات اسید معده کمک کنند. مهارکننده های پمپ پروتون تولید اسید را مسدود می کنند و ممکن است موثر باشند.
در موارد شدید و عدم تحمل دارو، ممکن است جراحی توصیه شود.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


واژه آلرژی اغلب عطسه، آبریزش بینی یا آبریزش چشم را به ذهن متبادر می کند. در حالی که اینها علائم برخی از انواع بیماری های آلرژیک هستند، مهم است که بدانیم یک واکنش آلرژیک در واقع نتیجه یک واکنش زنجیره ای است که در ژن های شما شروع می شود و توسط سیستم ایمنی شما بیان می شود.
هنگام بروز واکنش آلرژیک در بدن شما چه اتفاقی می افتد؟ بخوانید تا متوجه شوید.
سیستم ایمنی بدن
سیستم ایمنی بدن شما نحوه دفاع از خود را کنترل می کند. به عنوان مثال، اگر به گرده آلرژی دارید، سیستم ایمنی شما گرده ها را به عنوان مهاجم یا آلرژن شناسایی می کند. سیستم ایمنی بدن شما با تولید آنتی بادی هایی به نام ایمونوگلوبولین E (IgE) بیش از حد واکنش نشان می دهد. این آنتی بادی ها به سلول هایی می روند که مواد شیمیایی آزاد می کنند و باعث واکنش آلرژیک می شوند. این واکنش معمولاً علائمی را در بینی، ریه ها، گلو، سینوس ها، گوش ها، پوشش معده یا روی پوست ایجاد می کند.
هر نوع IgE برای هر نوع آلرژن "رادار" خاصی دارد. به همین دلیل است که برخی از افراد فقط به شوره گربه حساسیت دارند (آنها فقط آنتی بادی های IgE مخصوص پوست گربه را دارند). در حالی که دیگران واکنش های آلرژیک به چندین آلرژن دارند زیرا انواع بیشتری از آنتی بادی های IgE دارند.
هنوز به طور کامل درک نشده است که چرا برخی از مواد باعث ایجاد آلرژی می شوند و برخی دیگر این کار را نمی کنند و همچنین چرا برخی از افراد واکنش های آلرژیک دارند در حالی که برخی دیگر ندارند. سابقه خانوادگی آلرژی مهم ترین عاملی است که شما را در معرض خطر ابتلا به بیماری آلرژیک قرار می دهد.
انواع بیماری های آلرژیک
تعداد قابل توجهی از جمعیت از نوعی بیماری آلرژیک رنج می برند و این تعداد در حال افزایش است. انواع مختلفی از بیماری های آلرژیک وجود دارد که در اینجا به اختصار به آنها پرداخته خواهد شد.
رینیت آلرژیک ممکن است فصلی یا در تمام طول سال باشد. رینیت آلرژیک فصلی که اغلب «تب یونجه» نامیده می شود، معمولاً در بهار، تابستان یا پاییز رخ می دهد. علائم شامل عطسه، گرفتگی یا آبریزش بینی و خارش در بینی، چشم ها یا سقف دهان است. هنگامی که علائم در تمام طول سال هستند، ممکن است در اثر قرار گرفتن در معرض آلرژن های داخلی مانند مایت های گرد و غبار، کپک های داخل خانه یا حیوانات خانگی ایجاد شوند.
کهیر با برجستگی های خارش دار قرمز مشخص می شود که می تواند به صورت توده ای ایجاد شود و بزرگ یا کوچک باشد. کهیر اغلب توسط غذاها یا داروها ایجاد می شود.
ورم ملتحمه آلرژیک یا آلرژی چشم زمانی رخ می دهد که چشم ها با علائم قرمزی، خارش و تورم به مواد حساسیت زا واکنش نشان می دهند.
درماتیت آتوپیک یا اگزما، اغلب در اثر قرار گرفتن یک آلرژن در پوست شما ایجاد می شود. علائم شامل خارش، قرمزی و پوسته پوسته شدن یا لایه برداری پوست است. علائم 80 درصد مبتلایان به درماتیت آتوپیک در دوران کودکی شروع می شود. بیش از 50 درصد از مبتلایان به درماتیت آتوپیک به آسم نیز مبتلا می شوند.
آسم یک بیماری مزمن ریوی است که با سرفه، تنگی قفسه سینه، تنگی نفس و خس خس سینه مشخص می شود. هنگامی که علائم آسم را تجربه می کنید، راه های هوایی ملتهب شما باریک می شود و تنفس را دشوارتر می کند. تا 78 درصد از مبتلایان به آسم رینیت آلرژیک نیز دارند. اگر آلرژی دارید، استنشاق مواد آلرژی زا ممکن است باعث افزایش تورم پوشش راه هوایی و باریک شدن بیشتر مجرای هوا شود. آسم همچنین ممکن است در نتیجه عفونت های دستگاه تنفسی یا قرار گرفتن در معرض محرک هایی مانند دود تنباکو بدتر شود.
اگر آلرژی غذایی دارید، سیستم ایمنی بدن شما نسبت به پروتئین خاصی که در آن غذا یافت می شود بیش از حد واکنش نشان می دهد. علائم ممکن است هنگام تماس با مقدار کمی از غذا رخ دهد. رایج ترین محرک ها پروتئین های موجود در شیر گاو، تخم مرغ، بادام زمینی، گندم، سویا، ماهی، صدف و آجیل درختی هستند.
اگر گرفتگی بینی، فشار صورت، سرفه و ترشح غلیظ بینی دارید، ممکن است به سینوزیت بینی مبتلا شده باشید که معمولاً به آن سینوزیت می گویند. سینوزیت تورم سینوس ها است که حفره های توخالی در استخوان های گونه اطراف چشم و پشت بینی شما هستند. افراد مبتلا به رینیت آلرژیک یا آسم بیشتر از سینوزیت مزمن رنج می برند. به این دلیل که راه های هوایی در صورت وجود رینیت آلرژیک یا آسم بیشتر احتمال دارد که ملتهب شوند.
واکنش های آلرژیک شدید
آنافیلاکسی (an-a-fi-LAK-sis) یک واکنش آلرژیک جدی و تهدید کننده زندگی است. شایع ترین واکنش های آنافیلاکتیک به غذاها، نیش حشرات، داروها و لاتکس است.
آنافیلاکسی معمولاً بیش از یک قسمت از بدن را به طور همزمان تحت تأثیر قرار می دهد. علائم شامل احساس گرما، گرگرفتگی، بثورات قرمز، خارش دار، احساس سبکی سر، تنگی نفس، گرفتگی گلو، اضطراب، دل درد، دل پیچه و/یا استفراغ و اسهال است. در موارد شدید، ممکن است افت فشار خون را تجربه کنید که منجر به از دست دادن هوشیاری و شوک می شود.
آنافیلاکسی به درمان فوری پزشکی از جمله تزریق اپی نفرین و مراجعه به اورژانس بیمارستان نیاز دارد. اگر به درستی درمان نشود، آنافیلاکسی می تواند کشنده باشد.
تشخیص و درمان واکنش های آلرژیک
فوق تخصص آلرژی و ایمونولوژی بالینی، با تعیین اینکه آیا آلرژی دارید یا خیر، بهترین شرایط را برای درمان بیماری های آلرژیک در نظر می گیرد، او یک تاریخچه پزشکی کامل می گیرد و یک معاینه فیزیکی انجام می دهد. ممکن است آزمایش پوستی آلرژی یا گاهی آزمایش خون انجام دهد تا مشخص کند کدام ماده باعث آلرژی شما شده است.
هنگامی که محرک های آلرژی شما شناسایی شد، فوق تخصص آلرژی می تواند به شما کمک کند تا یک برنامه درمانی مناسب داشته باشید. در بسیاری از موارد، ایمونوتراپی آلرژی به شکل واکسن یا قرص، یک رویکرد درمانی طولانی مدت موثر و مقرون به صرفه است.
در حالی که هنوز درمانی قطعی برای بیماریهای آلرژیک وجود ندارد، پزشک آلرژی شما می تواند مشکل را به درستی تشخیص دهد و برنامه ای برای کمک به احساس بهتر و زندگی بهتر ایجاد کند.
نکات مهم
احساس بهتری داشته باشید. بهتر زندگی کنید.
فوق تخصص آلرژی و ایمونولوژی بالینی که اغلب به عنوان آلرژیست شناخته می شود، یک متخصص اطفال یا متخصص داخلی است که حداقل دو سال آموزش تخصصی در زمینه تشخیص و درمان مشکلاتی مانند آلرژی، آسم، بیماری های خودایمنی و ارزیابی و درمان بیماران مبتلا به عفونت های مکرر، مانند بیماری های نقص ایمنی داشته است.
مراقبت صحیح می تواند بین رنج کشیدن از یک بیماری آلرژیک و احساس بهتر تفاوت ایجاد کند. با مراجعه به فوق تخصص آلرژی، می توانید انتظار تشخیص دقیق، برنامه درمانی موثر و اطلاعات آموزشی برای کمک به مدیریت بیماری خود داشته باشید.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی
