
بیش از 2 درصد از نوزادان به شیر گاو حساسیت دارند. واکنش های آلرژیک از خفیف تا شدید متغیر است. واکنش های آلرژیک با شروع سریع معمولاً در عرض 15 دقیقه و گاهی تا دو ساعت پس از خوردن شیر گاو رخ می دهد.
علائم خفیف تا متوسط شامل تورم لب ها، صورت، چشم ها، کهیر یا جوش روی پوست، درد معده (شکم) و استفراغ است.
واکنش های آلرژیک شدید (آنافیلاکسی) به شیر گاو می تواند تهدید کننده زندگی باشد. علائم آنافیلاکتیک شامل تنفس دشوار یا پر سر و صدا، خس خس سینه یا سرفه مداوم، تورم یا گرفتگی گلو می باشد یا در کودکان خردسال ممکن است رنگ پریده و شل و ول شوند.
واکنش های آلرژیک تاخیری معمولاً دو یا چند ساعت پس از مصرف شیر گاو رخ می دهد. این ممکن است به علائم متعددی از جمله افزایش اگزما (بثورات پوستی) یا استفراغ تاخیری و/یا اسهال منجر شود، اما آنافیلاکسی را شامل نمی شود.
همه واکنش ها به شیر گاو به دلیل حساسیت به پروتئین شیر گاو نیست. همچنین ممکن است این واکنش ها به دلیل عدم تحمل لاکتوز باشد که باعث ایجاد بثورات یا آنافیلاکسی نمی شود.
تشخیص حساسیت به شیر گاو توسط متخصص اطفال یا فوق تخصص آلرژی و ایمونولوژی بالینی انجام می شود. اگر آلرژی تایید شود، مدیریت آلرژی به شیر گاو معمولا شامل حذف شیر گاو و سایر غذاهای لبنی از رژیم غذایی است. یک منبع جایگزین کلسیم و پروتئین برای اطمینان از تغذیه و رشد کافی مورد نیاز است تا زمانی که شیر گاو به طور ایمن به رژیم غذایی وارد شود. ممکن است نیاز به ارجاع به متخصص تغذیه باشد.
شیر گاو پخته یا پخته شده در کلوچه، کیک یا بیسکویت ممکن است توسط برخی از افراد مبتلا به حساسیت به شیر گاو قابل تحمل باشد. در این مورد باید با فوق تخصص آلرژی و ایمونولوژی بالینی مشورت کنید.
در صورت عدم شیردهی، شیر جایگزین برای نوزادان تا یک سال شامل شیر خشک هیدرولیز شده بر پایه شیر گاو (EHF)، شیر خشک پروتئین سویا، شیر خشک مبتنی بر پروتئین برنج یا فرمول اسید آمینه (AAF) است. جایگزین های شیر برای نوزادان بالای یک سال شامل شیر سویا و شیرهای برنج، جو دوسر یا مغزهای غنی شده با کلسیم است که حدود 120 میلی گرم در 100 میلی لیتر کلسیم دارند.
اکثر افرادی که به شیر گاو حساسیت دارند به سایر شیرهای حیوانی و غذاهایی که از این شیرها تهیه می شوند حساسیت خواهند داشت. بنابراین، شیرخشک/شیر گاو، شیر خشک/شیر بدون لاکتوز، شیرخشک/شیر بز، فرمول/شیر گوسفند، شیر شتر، و دیگر شیرهای مشابه برای افرادی که به شیر گاو حساسیت دارند، مناسب نیستند و ممکن است باعث واکنش های آلرژیک شوند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

بیماری های خودایمنی طیف وسیعی از بیش از 80 اختلال مرتبط هستند که از شایع تا نادر متغیر است. آنها حدود 5 درصد از مردم را تحت تأثیر قرار می دهند و یکی از مهم ترین مشکلات مزمن سلامت هستند. بیماری های خودایمنی شایع مانند تیروئیدیت، آرتریت روماتوئید و دیابت افراد قابل توجهی را در جامعه تحت تاثیر قرار می دهد. لوپوس (SLE) از موارد نادر بیماری های خودایمنی است.
در بیماریهای خودایمنی، سیستم ایمنی واکنش نامناسبی را علیه سلولها، بافتها و/یا اندامهای خود ایجاد میکند که منجر به التهاب و آسیب میشود. این فرآیند می تواند به یک عضو منفرد در بدن یا چندین عضو بدن (سیستمیک) دیده شود و بر بسیاری از اندام ها و بافت های بدن تأثیر بگذارد. در حالی که تمایل به خودایمنی ممکن است در برخی افراد ارثی باشد، عواملی مانند عفونت ها و برخی داروها می توانند در ایجاد بیماری های خودایمنی نقش داشته باشند.
بیماری های خودایمنی موضعی (ویژه اندام) عمدتاً یک اندام و/یا بافت را تحت تأثیر قرار می دهند. با این حال، اثرات آن اغلب به سایر سیستم ها و اندام های بدن گسترش می یابد. این بیماریها اغلب توسط متخصصان پزشکی گوناگون از جمله غدد، گوارش، مغز و اعصاب یا روماتولوژی میشوند.
بیماری های خودایمنی سیستمیک می توانند بسیاری از اندام ها و بافت های بدن را به طور همزمان تحت تاثیر قرار دهند. آنها را می توان به طور گسترده به بیماری های روماتولوژیک و اختلالات واسکولیت (التهاب رگ های خونی) طبقه بندی کرد. این بیماری ها اغلب توسط متخصصان روماتولوژی درمان می شوند.
بیماریهای خودایمنی معمولاً با استفاده از ترکیبی از تاریخچه بالینی، آزمایشهای خون (اتوآنتیبادیها، التهاب، عملکرد اندامها) و سایر بررسی ها مانند اشعه ایکس تشخیص داده میشوند. گاهی اوقات ممکن است برای تشخیص نیاز به بیوپسی از بافت های آسیب دیده باشد.
طیف گسترده ای از گزینه های درمانی وجود دارد که به مرحله و نوع بیماری خودایمنی بستگی دارد. هدف اصلی درمان ها تسکین علائم، به حداقل رساندن آسیب اندام و بافت و حفظ عملکرد اندام است. گزینه های درمانی عبارتند از:
- جایگزینی عملکرد اندام انتهایی (مانند انسولین در دیابت)
- داروهای ضد التهابی غیر استروئیدی (NSAIDS)
- داروهای ضد التهابی کورتیکواستروئیدی (مانند پردنیزولون)
- داروهای سرکوب کننده سیستم ایمنی
- مونوکلونال های درمانی (مانند مهارکننده های TNF)
- درمان جایگزینی ایمونوگلوبولین (IRT)
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


- آلرژی خود می تواند التهاب آلرژیک در راه های هوایی ایجاد کند. و
- قرار گرفتن در معرض یک یا چند ماده حساسیت زا می تواند مستقیماً باعث حمله آسم شود.
- رینیت آلرژیک (تب یونجه)
- اگزما یا کهیر
- آلرژی به غذا، دارو، حشرات، کنه ها و سایر مواد حساسیت زا
- آنافیلاکسی (واکنش آلرژیک شدید)
- آسم
- سعی کنید در صورت امکان از قرار گرفتن در معرض آلرژن های تایید شده اجتناب کنید، آنها را حذف یا به حداقل برسانید.
- اگر در بهار یا تابستان خس خس می کنید، به پزشک خود مراجعه کنید زیرا ممکن است در معرض خطر حمله آسم باشید.
- مطمئن شوید که رینیت آلرژیک شما درمان شده است، زیرا رینیت آلرژیک درمان نشده می تواند آسم را بدتر کند.
- در صورت ابتلا به آسم و آلرژی شدید غذایی، برای درمان اورژانسی آنافیلاکسی آماده باشید.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

1 - آنافیلاکسی یک واکنش آلرژیک شدید بالقوه تهدید کننده زندگی است که همیشه باید به عنوان یک فوریت پزشکی درمان شود. این بیماری پس از قرار گرفتن در معرض یک آلرژن (معمولاً به غذاها، حشرات یا داروها) که فرد به آن حساسیت دارد، رخ می دهد. همه افراد مبتلا به آلرژی در معرض خطر آنافیلاکسی نیستند.
2 - علائم آنافیلاکسی شامل یک یا چند مورد از موارد زیر است:
4- دستورالعمل اقدامات اورژانسی برای آنافیلاکسی شامل مراحل زیر است:
5 - آدرنالین (اپی نفرین) تزریق شده به قسمت بیرونی وسط ران به سرعت برای معکوس کردن اثرات آنافیلاکسی عمل می کند و خط اول درمان آنافیلاکسی است.
6 - تزریقکنندههای خودکار آدرنالین حاوی دوز واحد و ثابت آدرنالین هستند و برای استفاده توسط افراد غیرپزشکی، از جمله خود بیمار (در صورتی که به اندازه کافی خوب باشند) طراحی شدهاند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

1 – تزریق آمپول آدرنالین (اپی نفرین) به یک سوم میانی قسمت بیرونی عضله ران خط اول درمان برای واکنش های آلرژیک شدید تهدید کننده زندگی (آنافیلاکسی) است. آدرنالین با کاهش تورم گلو، باز کردن راه های هوایی، حفظ عملکرد قلب و فشار خون به سرعت اثرات آنافیلاکسی را معکوس می کند. تزریقکنندههای خودکار آدرنالین برای استفاده در مواقع اضطراری توسط افراد غیرپزشک، از جمله خود بیماران (در صورتی که به اندازه کافی آموزش دیده باشند) طراحی شدهاند.
2 - اجتناب از آلرژن در درمان آلرژی شدید به غذاها، حشرات و داروها ضروری است. دانستن راهکارهای لازم برای به حداقل رساندن خطر قرار گرفتن در معرض آلرژن ها که می تواند منجر به آنافیلاکسی شود، مهم است.
3 - به حداقل رساندن آلرژن می تواند در درمان رینیت آلرژیک (تب یونجه) مفید باشد. اگر امکان شناسایی آلرژن یا آلرژن های ایجاد کننده وجود داشته باشد، به حداقل رساندن قرار گرفتن در معرض آلرژن های تایید شده ممکن است علائم را کاهش دهد.
4 - داروهای رینیت آلرژیک شامل آنتی هیستامین های غیر آرام بخش (قرص ها، شربت ها، اسپری های بینی، قطره های چشمی)، اسپری های کورتیکواستروئید داخل بینی (INCS)، اسپری های ترکیبی حاوی INCS و آنتی هیستامین، و شستشو با آب نمک می باشد.
5 - ایمونوتراپی آلرژن (همچنین به عنوان حساسیت زدایی شناخته می شود) شدت علائم آلرژی و نیاز به دارو را کاهش می دهد. این شامل تجویز منظم دوزهای افزایش یافته تدریجی عصاره های آلرژن در یک دوره 3 تا 5 ساله است. می توان آن را به صورت تزریقی یا به صورت قرص، اسپری یا قطره زیر زبانی تجویز کرد. این روش معمولاً برای آلرژی های شدید به حشرات گزنده و رینیت آلرژیک در صورت شدید بودن علائم توصیه می شود.
6 - ایمونوتراپی خوراکی برای آلرژی غذایی در حال حاضر موضوع تحقیق است و هنوز وارد طبابت رایج بالینی نشده است. افرادی که آلرژی غذایی تشخیص داده شده دارند باید از غذای محرک اجتناب کنند مگر اینکه در یک مطالعه تحقیقاتی که توسط فوق تخصص آلرژی و ایمونولوژی بالینی انجام می شود شرکت کنند.
7 - روش های ایمونوتراپی جدید برای آلرژی های غذایی در حال توسعه است و انتظار میرود این روشها در آینده نزدیک برای استفاده معمول در دسترس باشند.
8 - درمان جدید ایمونولوژیک برای درماتیت آتوپیک شدید (اگزما) نیز در حال توسعه است و انتظار میرود که در آینده نزدیک برای استفاده معمول در دسترس باشد.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

اگر سینوزیت مزمن دارید، تنها نیستید. حدود 10درصد از جمعیت مشکلات مزمن سینوسی دارند.
اگر احساس می کنید همه روشها را امتحان کرده اید، خوشبختانه چندین راه حل وجود دارد که می تواند سینوزیت مزمن را برای همیشه کنترل کند.
علت زمینه ای را تعیین کنید
پزشکان سعی می کنند تا حد امکان سینوزیت را با اقدامات محافظه کارانه درمان کنند. این بدان معناست که آنها ابتدا باید علت اصلی التهاب مزمن سینوسی شما را مشخص کنند.
علل عبارتند از:
برای تشخیص وضعیت شما، پزشک موارد زیر را انجام می دهد:
به دقت به علائم وشرح حال شما گوش می دهد
انجام معاینه، از جمله استفاده از یک ابزار ویژه برای دیدن حفره بینی
تصویربرداری
ممکن است برای تعیین علت نیاز به انجام بررسی های دیگری باشد
درمان های دارویی برای سینوزیت مزمن
هنگامی که پزشک علت سینوزیت مزمن را تشخیص داد، هدف آنها این خواهد بود:
آنها معمولاً این کار را با موارد زیر انجام می دهند:
در حالت ایدهآل، پزشکان میتوانند درمانهای دارویی را تجویز کنند که علائم سینوزیت مزمن را برطرف کرده و از عود آنها جلوگیری کند.
بسته به علت زمینه ای، درمان های دارویی ممکن است شامل موارد زیر باشد:
کورتیکواستروئیدهای داخل بینی
کورتیکواستروئیدهای داخل بینی التهاب مجاری بینی را کاهش می دهند. به عنوان مثال می توان به فلوتیکازون و مومتازون اشاره کرد.
آنها تورم را کاهش می دهند تا مخاط راحت تر از بینی خارج شود و تنفس تقویت شود.
کورتیکواستروئیدهای خوراکی
کورتیکواستروئیدهای خوراکی داروهایی هستند که مانند استروئیدهای داخل بینی عمل می کنند. آنها همچنین کل بدن را تحت تاثیر قرار می دهند.
پزشک ممکن است برای سینوزیت مزمنی که به آنتیبیوتیکها پاسخ نمیدهند، کورتیکواستروئیدهای خوراکی کوتاهمدت تجویز کند، زیرا استروئیدهای خوراکی عوارض جانبی بیشتری نسبت به داروهای بینی دارند.
ضد احتقان ها
این داروها برای رفع انسداد سینوس ها و کاهش علائم احتقان بینی عمل می کنند. آنها به عنوان اسپری بینی یا داروهای خوراکی فروخته می شوند. به عنوان مثال می توان به اسپری بینی فنیل افرین یا داروی خوراکی سودوافدرین اشاره کرد.
با این حال، شما نباید بیش از چند روز از اسپری های ضد احتقان بینی استفاده کنید. اگر برای مدت طولانی از آنها استفاده کنید می توانند اثر معکوس داشته باشند.
شستشوی بینی با محلول نمکی
شستشوی بینی با آب نمک روشی ساده است. این یک راه کم هزینه برای رقیق کردن ترشحات بینی است. ترشحات رقیقتر راحتتر از مجاری بینی خارج میشوند و علائم سینوزیت مزمن را کاهش میدهند.
می توانید وسیله های شستشوی بینی را از اکثر داروخانه ها خریداری کنید.
آنتی بیوتیک ها
ممکن است پزشک آزمایش خاصی را برای به دست آوردن سلول ها از داخل مجرای بینی شما انجام می دهد. که شاید روشی بیش از یک سواب بینی باشد.
این نمونه به آزمایشگاه فرستاده می شود تا نوع عامل بیماری زایی که به مجرای بینی شما نفوذ کرده است، تعیین شود. سپس می توان آنتی بیوتیک مناسب را برای درمان علائم تجویز کرد.
ایمونوتراپی
برخی از افراد مبتلا به سینوزیت مزمن این بیماری را در نتیجه شرایط مرتبط با نقص ایمنی دارند. به عنوان مثال می توان به کمبود IgA و کمبود C4 اشاره کرد.
درمان ممکن است شامل تجویز درمان های ایمونولوژیک مانند ایمونوگلوبولین های داخل وریدی برای افزایش توانایی بدن برای مبارزه با عفونت و التهاب باشد.
اکثر پزشکان فکر می کنند سینوزیت مزمن یک بیماری التهابی است. به همین دلیل است که آنها اغلب داروهای ضد التهابی مانند کورتیکواستروئیدها را تجویز می کنند.
جراحی سینوس برای سینوزیت مزمن
اگر درمانهای دارویی سینوزیت مزمن را برطرف نکرد، پزشک معمولاً جراحی را توصیه میکند.
چندین روش جراحی می تواند دهانه های حفره های سینوسی را باز کند تا تنفس و تخلیه راحت تر شود. در گذشته، جراحی سینوس نیاز به برداشتن استخوان و بافت داشت. با توجه به پیشرفت های اخیر امروزه جراحی های آندوسکوپی سینوس با حداقل آسیب به بافت و استخوان است.
جراحی سینوس با بالون
پزشکان از سال 2004 از جراحی سینوس با بالون به عنوان یک روش جراحی استفاده کرده اند.
جراح شما یک کاتتر کوچک با نوک بالون را در مسیرهای سینوسی قرار می دهد. تحت هدایت تصویربرداری، آنها اطمینان حاصل می کنند که کاتتر در محل مناسب قرار دارد و به آرامی بالون را باد می کند.
بادکردن بالون مجرای سینوسی شما را باز می کند. هنگامی که این کار کامل شد، پزشک بالون را تخلیه کرده و کاتتر را خارج می کند.
از آنجایی که در این روش هیچ بافتی برش داده نمی شود، زمان بهبودی شما معمولاً با این روش کوتاهتر است.
با این حال، همه افراد مبتلا به سینوزیت مزمن کاندیدای خوبی برای این روش نیستند. اگر کیست ها یا پولیپ ها مجرای سینوس شما را مسدود کرده باشند، ممکن است کاندیدای خوبی نباشید.
جراحی آندوسکوپی عملکردی سینوس (FESS)
عمل جراحی آندوسکوپی عملکردی سینوس، روش دیگری است که پزشک ممکن است برای درمان سینوزیت مزمن توصیه کند.
جراح گوش، حلق و بینی از ابزار جراحی ویژه ای با دوربین در انتهای آن استفاده می کند تا داخل بینی شما را به دقت ببیند.
سپس از ابزارهای کوچکی برای برداشتن بافت اضافی، پولیپ بینی یا کیست های بینی استفاده می کنند تا دهانه های سینوس های شما را تا حداکثر ممکن باز کنند.
جراح گوش و حلق و بینی این عمل را تحت بیهوشی انجام خواهد داد.
ملاحظات جراحی
اگر تصمیم به جراحی سینوس دارید، همچنان باید درمان های دارویی را برای کاهش علائم خود و جلوگیری از عود سینوزیت مزمن ادامه دهید.
تخمین زده می شود 75 درصد از افرادی که به درمان های دارویی پاسخ نمی دهند، علائم شان با جراحی تسکین می یابد.
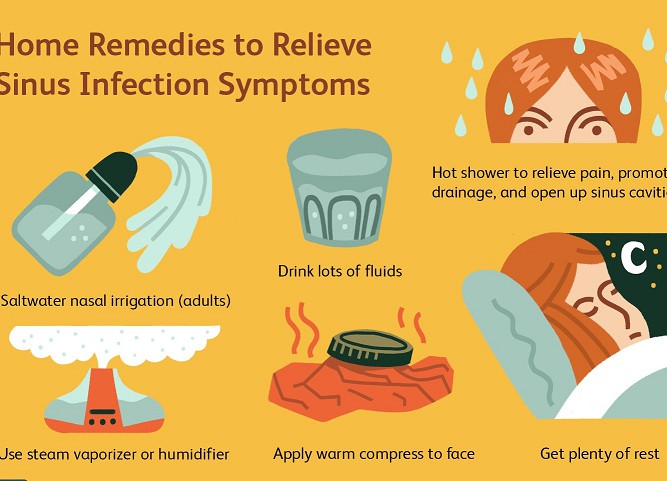
درمان های طبیعی برای عفونت های مزمن سینوسی
درمانهای طبیعی برای عفونتهای سینوسی ممکن است علائم شما را به طور کامل درمان نکنند، اما میتوانند آنها را کاهش دهند. نمونه هایی از این رویکردها عبارتند از:
علاوه بر این اقدامات، استراحت کافی نیز مهم است. خواب کافی در شب به بدن شما فرصت می دهد تا زودتر بهبود یابید و سیستم ایمنی سالمی داشته باشد.
چگونه از سینوزیت مزمن پیشگیری کنیم
انجام اقداماتی برای تخلیه مناسب مجاری بینی می تواند به شما در جلوگیری از عفونت سینوسی کمک کند. نمونه هایی از توصیه های موثر عبارتند از:
همچنین میتوانید از پزشک خود بخواهید که توصیههای پیشگیرانه دیگری که علت (یا علل) عفونت سینوسی شما را هدف قرار میدهند، ارائه دهد.
نتیجه گیری
سینوزیت مزمن می تواند کیفیت زندگی شما را تحت تاثیر قرار دهد.
خوشبختانه از طریق درمان های دارویی و گاهی اوقات جراحی، بیشتر افراد می توانند علائم خود را تسکین دهند و راحت تر نفس بکشند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


عفونت سینوسی چقدر طول می کشد؟
عفونت سینوسی علائمی مشابه سرماخوردگی دارد. تفاوت بزرگ بین این دو این است که این علائم چقدر طول می کشد. علائم سینوزیت معمولاً بیش از 10 روز طول نمی کشد. سینوزیت مزمن می تواند 12 هفته یا بیشتر طول بکشد.
عفونت های سینوسی تقریباً همیشه خود به خود بهتر می شوند. آنتی بیوتیک ها به عفونت سینوسی ناشی از ویروس یا عوامل محرکی همچون دود سیگار کمک نمی کنند. اما مواردی وجود دارد که می توانید برای تسریع روند بهبودی انجام دهید.
برای کمک به دفع ویروس از بدن خود، مطمئن شوید که به اندازه کافی آب نوشیده اید. سعی کنید هر 2 ساعت حداقل یک لیوان آب بنوشید.
برای مبارزه با ویروس، غذاهای با خاصیت ضدعفونی کننده مانند سیر، زنجبیل و پیاز را به وعده های غذایی خود اضافه کنید.
همچنین می توانید نوشیدن چای زنجبیل را امتحان کنید. برای تقویت بیشتر عسل خام را اضافه کنید. عسل سرشار از آنتی اکسیدان است و خواص ضد باکتریایی و ضد قارچی دارد.
مرطوب نگه داشتن سینوس ها می تواند به کاهش فشار آنها کمک کند. در اینجا چند نکته برای مرطوب کردن سینوس ها وجود دارد:
روغن اکالیپتوس می تواند به باز کردن سینوس ها و خلاص شدن از شر مخاط کمک کند. یک مطالعه نشان داده است که ماده اصلی روغن اکالیپتوس، سینئول، به افراد مبتلا به سینوزیت حاد کمک می کند تا سریعتر بهبود یابند.
برای تسکین عفونت های سینوسی یا تنفسی فوقانی، از روغن اکالیپتوس به صورت خارجی روی شقیقه ها یا قفسه سینه بمالید، یا اندکی از آن را به آب جوش اضافه کرده و بخور دهید.
مطمئن شوید که فقط از روغنهای خوراکی استفاده میکنید. یک قطره از هر روغن را روی سقف دهان خود بمالید، سپس یک لیوان آب بنوشید.
شستشوی بینی فرآیندی است که اغلب برای کاهش علائم سینوزیت استفاده می شود. بر اساس تحقیقات اخیر، استفاده از قوری یا بطری بینی پاک با محلول نمکی می تواند برخی از علائم سینوزیت مزمن را از بین ببرد.
مراقب باشید بعد از هر بار استفاده، قوری یا بطری بینی پاک را تمیز کنید. فقط از آب جوشیده ولرم استفاده کنید. آب نجوشیده ممکن است دارای آلاینده هایی مانند باکتری یا انگل باشد که می تواند وضعیت شما را بدتر کند.
استفاده از گرمای مرطوب و گرم ممکن است به تسکین درد سینوسی کمک کند. حوله های گرم و مرطوب را در اطراف بینی، گونه ها و چشم های خود قرار دهید تا درد صورت را کاهش دهید. این کار همچنین به پاکسازی مجرای بینی از بیرون کمک می کند.
اگر با داروهای خانگی تسکین نمییابید، از داروخانه بخواهید که یک درمان بدون نسخه را توصیه کند. داروهای ضد احتقان، مانند سودوافدرین، ممکن است علائم سینوزیت را با تنگ کردن رگهای خونی تسکین دهند.
این روش به کاهش التهاب و تورم کمک می کند و ممکن است جریان تخلیه از سینوس ها را بهبود بخشد.
اگر فشار خون بالا دارید، قبل از مصرف سودوافدرین با پزشک یا داروساز خود مشورت کنید.
درد ناشی از افزایش فشار در مجرای بینی ممکن است با استفاده از یکی از موارد زیر کاهش یابد:
هنگام مصرف داروهای بدون نسخه همیشه توصیه های داروساز و دستورالعمل های روی بسته را به دقت بخوانید.
بعید است که پزشک شما آنتی بیوتیک تجویز کند مگر اینکه سینوزیت مزمن داشته باشید یا عفونت سینوسی شما باکتریایی باشد. متخصص آلرژی یا ارائه دهنده مراقبت های اولیه تشخیص می دهد که آیا عفونت سینوسی شما توسط باکتری یا ویروس ایجاد شده است. بدین منظور آنها کارهای زیر را انجام خواهند داد:
آموکسی سیلین دارویی است که معمولاً برای عفونت های حاد سینوسی تجویز می شود. آموکسی کلاو اغلب برای عفونت سینوسی باکتریایی تجویز می شود.
بسته به نوع آنتی بیوتیک، ممکن است از 3 تا 28 روز مصرف شوند. مصرف آنتی بیوتیک تا زمانی که پزشک شما تجویز کرده است مهم است. مصرف آنها را زود قطع نکنید، حتی اگر علائم شما بهبود یابد.
غلبه بر سینوزیت زمان می برد. برای کمک به بدن در مبارزه با عفونت، استراحت کافی داشته باشید.
کمک گرفتن برای عفونت سینوسی
اگر شما یا فرزندتان موارد زیر را دارید با پزشک خود مشورت کنید:
اگر به مدت هشت هفته یا بیشتر دچار عفونت سینوسی هستید یا بیش از چهار عفونت سینوسی در سال دارید، ممکن است به سینوزیت مزمن مبتلا باشید.
علل شایع سینوزیت مزمن عبارتند از:
علت عفونت سینوسی چیست؟
عفونت سینوسی زمانی رخ می دهد که بافت سینوس ها متورم شود که منجر به تجمع مخاط، درد و ناراحتی می شود.
سینوس ها حفره های پر از هوا در استخوان های صورت هستند که قسمت بالایی دستگاه تنفسی را تشکیل می دهند. این کیسه های هوایی استخوانی بینی را به حلق متصل می کنند.
عفونت سینوسی ممکن است ناشی از هر چیزی باشد که از تخلیه سینوس ها جلوگیری کند، مانند:
بر اساس منبع معتبر مرکز کنترل و پیشگیری از بیماری، ویروس ها باعث 9 مورد از 10 عفونت سینوسی در بزرگسالان می شوند.
برای کاهش خطر ابتلا به عفونت سینوسی:
علائم عفونت سینوسی چیست؟
علائم شایع سینوزیت عبارتند از:
چشم انداز چیست؟
عفونت سینوسی بسیار شایع است. علائم معمولاً در عرض 10 روز خود به خود از بین می روند. داروهای بدون نسخه و داروهای طبیعی ممکن است به تسکین علائم شما کمک کنند. اگر علائم شما بیش از 10 روز طول کشید، با پزشک خود صحبت کنید.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی


رینوسینوزیت مزمن یک بیماری بسیار شایع است که حدود 12 درصد از بزرگسالان را در سراسر جهان تحت تاثیر قرار می دهد. تخمین زده می شود 20 درصد از افراد مبتلا به این بیماری پولیپ بینی نیز دارند.
که به عنوان سینوزیت مزمن با پولیپ بینی (CRwNP) شناخته می شود.
بر اساس یک بررسی تحقیقی در سال 2016، میانگین سن شروع سینوزیت مزمن با پولیپ بینی از 40 تا 60 سالگی است. یک بررسی در سال 2015 اشاره می کند که افراد مبتلا به این بیماری نیز بیشتر احتمال دارد که سابقه آلرژی و آسم داشته باشند. بیماری ریفلاکس معده (GERD) نیز ممکن است یک عامل خطر باشد.
درباره ویژگی های کلیدی سینوزیت مزمن با پولیپ بینی و گزینه های درمانی خود بیشتر بیاموزید.
رینوسینوزیت مزمن با پولیپ چیست؟
این بیماری ترکیبی از دو مورد است:
هر دو بیماری ممکن است منجر به علائم طولانی مدت شوند، مانند:
این دومورد اغلب با هم رخ می دهند و می توانند یکدیگر را بدتر کنند.
با گذشت زمان، در بیماران رینوسینوزیت مزمن خطر ابتلا به پولیپ بینی افزایش می یابد و این رشد همچنین می تواند با مسدود کردن جریان طبیعی مخاط، علائم رینوسینوزیت را بدتر کند.
تحقیقات نشان می دهد که حدود 20 درصد از افراد مبتلا به رینوسینوزیت مزمن دارای پولیپ بینی هستند. اگر آلرژی یا آسم دارید، ممکن است احتمال ابتلا به هر دو بیماری بیشتر باشد.
تفاوت پولیپ بینی و سینوزیت چیست؟
پولیپ بینی به زائده هایی گفته می شود که مجاری بینی را می پوشانند. آنها گاهی اوقات به داخل سینوس های شما رشد می کنند.
سینوزیت اصطلاح دیگری است که برای رینوسینوزیت یا التهاب مجاری بینی استفاده می شود.
سینوزیت حاد اغلب زمانی رخ می دهد که سرماخوردگی معمولی به یک عفونت باکتریایی تبدیل شود. علائم کمتر از 4 هفته طول می کشد.
اگر علائم شما حتی با درمان حداقل 12 هفته طول بکشد، ممکن است به رینوسینوزیت مزمن مبتلا شده باشید.
پولیپ بینی و سینوزیت مزمن اغلب با هم ایجاد می شوند. همچنین این امکان وجود دارد که هر بیماری را جداگانه داشته باشید.
گاهی اوقات تشخیص این شرایط دشوار است. هم سینوزیت و هم پولیپ بینی می توانند علائم زیر را ایجاد کنند:
اگر به عفونت باکتریایی، ویروسی یا قارچی مرتبط باشد، ممکن است بتوانید بگویید که سینوزیت حاد دارید.
این بیماری می تواند منجر به علائمی شود که مستقیماً توسط پولیپ بینی ایجاد نمی شوند، مانند:
به خاطر داشته باشید که علاوه بر پولیپ بینی، ممکن است به عفونت سینوسی نیز مبتلا باشید.
اگر علائم سینوس غیر معمول یا مزمن دارید، با پزشکان خود تماس بگیرید. آنها می توانند تشخیص دهند و در صورت لزوم شما را برای درمان مناسب راهنمایی کنند.
آیا پولیپ بینی می تواند باعث عفونت سینوس شود؟
پولیپ بینی می تواند با مسدود کردن مسیر جریان مخاط بین سینوس ها و گلو باعث عفونت سینوس شود.
این امر میتواند باعث گیر افتادن مخاط در سینوسهای شما شود که به میکروبها اجازه رشد میدهد و میتواند منجر به عفونت شود.
گزینه های درمانی
پزشک شما پولیپ بینی را از طریق روشهایی تشخیص می دهد که ممکن است شامل موارد زیر باشد:
همچنین ممکن است بررسی های پزشکی کامل را برای بررسی سایر شرایط سلامتی که اغلب با پولیپ بینی رخ می دهند توصیه کنند.
درمان رینوسینوزیت مزمن با پولیپ بینی بر کاهش التهاب در سینوس ها و مجاری بینی متمرکز است تا علائم شما را کاهش دهد. برخی از درمان ها می توانند به کوچک کردن پولیپ بینی برای جلوگیری از انسداد بیشتر حفره بینی کمک کنند.
از پزشک خود در مورد گزینه های درمانی زیر سوال کنید:
اگر یک مورد شدید از رینوسینوزیت مزمن با پولیپ بینی دارید که به درمان های استروئیدی استاندارد پاسخ نمی دهد، با پزشک خود در مورد موارد زیر صحبت کنید:
در حالی که جراحی پولیپ بینی می تواند علائم شما را تسکین دهد، امکان رشد مجدد پولیپ وجود دارد و ممکن است همچنان نیاز به مصرف دارو برای کمک به کاهش التهاب بینی و سینوس باشید که اغلب با محرک هایی مانند آلرژی مرتبط است.
نتیجه گیری
رینوسینوزیت مزمن با پولیپ بینی ترکیبی از التهاب بینی و سینوس با رشد خوش خیم در مجرای بینی است که پولیپ نامیده می شود. با گذشت زمان، این توده ها می توانند بزرگتر شوند و علائم رینوسینوزیت را بدتر کنند.
اگر با وجود مصرف داروها با احتقان بینی طولانی مدت یا سایر علائم مرتبط با سینوس دست و پنجه نرم می کنید، مهم است که پزشک سینوس های شما را معاینه کند.
درمان های گوناگونی می توایند به کاهش یا حذف پولیپ و کاهش علائم رینوسینوزیت مزمن با پولیپ بینی کمک کنند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی

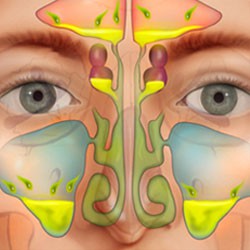
سینوزیت حاد چیست؟
احساس گرفتگی بینی و فشار روی استخوان گونه، نزدیک چشم یا روی پیشانی ممکن است به این معنی باشد که شما سینوزیت حاد دارید.
سینوزیت حاد که رینوسینوزیت حاد نیز نامیده می شود، التهاب کوتاه مدت غشاهایی است که بینی و سینوس های اطراف آن را پوشانده است. این امر توانایی شما در تخلیه مخاط از بینی و سینوس ها را مختل می کند.
سینوزیت حاد بیشتر به دلیل سرماخوردگی و عفونت ویروسی است. با این حال، می تواند به دلایل غیر عفونی نیز باشد. سینوزیت حاد شایع است و حدود 1 نفر از هر 8 بزرگسال در سال مبتلا می کند.
علت سینوزیت حاد چیست؟
بیماری ها و شرایطی که می توانند باعث سینوزیت حاد یا منجر به آن شوند عبارتند از:
یک دندان عفونی نیز می تواند باعث سینوزیت حاد شود. در موارد نادر، باکتری ها می توانند از دندان عفونی به سینوس ها سرایت کنند.
چه کسانی در معرض خطر سینوزیت حاد هستند؟
عوامل زیر می توانند خطر ابتلا به سینوزیت حاد را افزایش دهند:
علائم سینوزیت حاد چیست؟
علائم سینوزیت حاد عبارتند از:
سینوزیت حاد چگونه تشخیص داده می شود؟
تشخیص سینوزیت حاد معمولاً شامل معاینه فیزیکی است. پزشک به آرامی سینوس های شما را با انگشتان خود فشار می دهد تا عفونت را شناسایی کند. معاینه ممکن است شامل نگاه کردن به بینی با نور برای شناسایی التهاب، پولیپ، تومور یا سایر ناهنجاری ها باشد.
پزشک شما همچنین ممکن است آزمایشهای زیر را برای تأیید تشخیص انجام دهد:
آندوسکوپی بینی
پزشک ممکن است با استفاده از آندوسکوپ بینی به داخل بینی شما نگاه کند. این روش یک دسته پرتو نور باریک توسط فیبر نوری انعطاف پذیر است. اسکوپ به پزشک شما کمک می کند تا التهاب یا سایر ناهنجاری ها را در سینوس های شما شناسایی کند.
روش های تصویربرداری
پزشک ممکن است برای بررسی التهاب یا سایر ناهنجاری های بینی یا سینوس، سی تی اسکن یا ام آر آی را تجویز کند. سی تی اسکن از اشعه ایکس چرخان و رایانه برای گرفتن تصاویر دقیق و مقطعی از بدن شما استفاده می کند. MRI با استفاده از امواج رادیویی و میدان مغناطیسی تصاویر سه بعدی از بدن شما می گیرد. هر دو این روش ها غیر تهاجمی هستند.
سینوزیت حاد چگونه درمان می شود؟
اکثر موارد سینوزیت حاد را می توان در خانه درمان کرد:
داروهای تجویزی
در صورتی که پزشک شما فکر کند که سینوزیت حاد باکتریایی دارید، ممکن است درمان آنتی بیوتیکی را تجویز کند.
واکسن های آلرژی
اگر تصور شود که آلرژی بینی زمینه ساز حملات تکرار شونده سینوزیت حاد است، ممکن است شما را به فوق تخصص آلرژی ارجاع دهند تا ببیند که آیا واکسن های آلرژی به شما کمک می کند با سینوزیت آلرژیک راحت تر مقابله کنید یا خیر.
عمل جراحي
در برخی موارد، ممکن است برای درمان علت زمینهای سینوزیت حاد، جراحی لازم باشد. پزشک ممکن است جراحی را برای موارد زیر انجام دهد:
درمان جایگزین
درمان های جایگزین زیر ممکن است به تسکین علائم سینوزیت حاد شما کمک کند:
گیاهان
گیاه نستورتیوم و ترب کوهی ممکن است برای تسکین برخی از علائم سینوزیت حاد مفید باشند. طبق یک مطالعه آلمانی با منبع معتبر منتشر شده در سال 2007، این درمان خطر عوارض جانبی جانبی کمتری را در مقایسه با آنتی بیوتیک درمانی استاندارد ایجاد کرد. از پزشک خود در مورد ایمنی و دوزهای مورد نیاز داروهای گیاهی سوال کنید.
طب سوزنی و طب فشاری
در حالی که هیچ شواهد علمی محکمی برای تایید اثربخشی آنها در درمان این بیماری وجود ندارد، برخی از افراد گزارش می دهند که طب سوزنی و طب فشاری تا حدودی برای سینوزیت حاد ناشی از آلرژی تسکین می دهند.
اتفاقی که در طولانی مدت می افتد
اکثر موارد سینوزیت حاد با درمان خانگی برطرف می شود. گاهی سینوزیت حاد از بین نمی رود و به سینوزیت تحت حاد یا مزمن تبدیل می شود.
سینوزیت تحت حاد چهار تا هشت هفته طول می کشد. سینوزیت مزمن می تواند بیش از هشت هفته طول بکشد. در موارد بسیار نادر، سینوزیت عفونی حاد می تواند منجر به عفونتی شود که به چشم ها، گوش ها یا استخوان ها سرایت می کند. همچنین می تواند باعث مننژیت شود.
در صورت داشتن هر یک از موارد زیر به سرعت به پزشک مراجعه کنید:
اینها ممکن است نشانههایی باشند که عفونت حاد به خارج از سینوسهای شما گسترش یافته است.
آیا می توان از سینوزیت حاد پیشگیری کرد؟
ممکن است بتوانید از ابتلا به سینوزیت حاد جلوگیری کنید.
توصیه های پیشنهادی:
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی
