بررسی اجمالی
ماستوسیتوز اختلالی است که در آن ماست سل های غیر طبیعی در یک یا چند اندام افزایش می یابند. در این شرایط رشد ماست سل ها به خوبی کنترل نمی شود، گاهی اوقات در نتیجه جهش هایی است که کلون ها یا کپی های یکسانی از سلول ها را تولید می کنند. رشد و تکثیر ماست سل های طبیعی توسط یک پروتئین غشایی به نام KIT کنترل می شود که می تواند به عنوان یک کلید روشن و خاموش تنظیم شود. جهش در KIT که سوئیچ را روشن نگه می دارد، علت ماستوسیتوز است. رایجترین جهش به نام KIT D816V، گیرندهای تولید میکند که به طور مداوم فعال میشود و در نتیجه رشد مستمر و فعال شدن ماست سلها به وجود میآید. هنگامی که تعداد ماست سل ها افزایش می یابد، مقدار واسطه های آزاد شده افزایش می یابد و علائم مرتبط با واسطه ماست سل را ایجاد می کند که می تواند سیستمیک و در اندام های متعدد موضعی باشد.
ماست سل ها یکی از سلول های ایمنی هستند که حامل آنتی بادی آلرژیک به نام IgE هستند که به آلرژن هایی مانند گرده، بادام زمینی یا پنی سیلین متصل می شود. اتصال IgE به آلرژن ها باعث آزاد شدن واسطه های شیمیایی مانند هیستامین، تریپتاز، لکوترین ها و پروستاگلاندین ها می شود. این واسطه ها و سایر واسطه ها باعث واکنش آلرژیک می شوند. در موارد شدید میتوانند منجر به آنافیلاکسی شوند که شدیدترین واکنشهای آلرژیک است. آنافیلاکسی می تواند منجر به ایست قلبی عروقی و مرگ شود. ماست سل ها همچنین می توانند توسط سایر محرک های غیر اختصاصی مانند تغییرات دما، استرس، الکل و ورزش در میان سایر محرک ها تحریک شوند تا واسطه ها را آزاد کنند. علاوه بر افزایش واسطهها در نتیجه افزایش تعداد، ماست سلهای غیرطبیعی در ماستوسیتوز میتوانند به طور کلی مستعد انتشار آسانتر واسطهها باشند.
ماستوسیتوز بر اساس محل افزایش تعداد سلول ها، علائم و تظاهرات بالینی و یافته های پاتولوژی طبقه بندی می شود. در ماستوسیتوز جلدی، افزایش تعداد ماست سل ها فقط در پوست یافت می شود. در ماستوسیتوز سیستمیک، افزایش تعداد ماست سل ها در سایر اندام ها یافت می شود که ممکن است خوشه های ماست سل نیز در پوست وجود داشته باشند یا نه. سارکوم ماست سل یک بیماری بسیار نادر با یک توده سلول است که می تواند در هر اندامی رخ دهد. ماستوسیتوز می تواند هم در کودکان و هم در بزرگسالان رخ دهد که ماستوسیتوز پوستی در کودکان و ماستوسیتوز سیستمیک در بزرگسالان شایعتر است.
در این مقاله به ماستوسیتوز سیستمیک می پردازیم.
ماستوسیتوز سیستمیک
اکثر بزرگسالان مبتلا به ماستوسیتوز سیستمیک دارای انفیلتراسیون یک یا چند اندام داخلی با ماست سل های غیرطبیعی هستند و می توانند با یا بدون ماستوسیتوز جلدی تظاهر کنند.
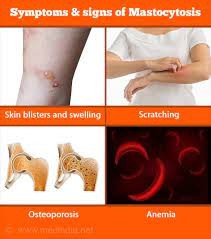
علائم
در صورت وجود علائم مداوم آزادسازی واسطه ماست سل، به خصوص در غیاب محرک های شناخته شده آزادسازی واسطه ماست سل، مانند آلرژی یا برخی داروها، لازم است به ماستوسیتوز مشکوک شوید. بیماران ممکن است یک یا چند گروه از علائم ذکر شده را تجربه کنند.
علائم ماستوسیتوز عبارتند از:
محرک های بالقوه برای آزادسازی واسطه ماست سل در ماستوسیتوز عبارتند از:
تشخیص
ماستوسیتوز با نمونه برداری از بافت هایی که در آن احتمال ماست سل فراوان است با استفاده از بیوپسی، اندازه گیری واسطه های ماست سل در خون و ادرار، شمارش خون، مطالعات عملکرد کبد و آزمایش های ژنتیکی تشخیص داده می شود. اکثر بیماران بالغ مبتلا به ماستوسیتوز جلدی اندام های دیگری نیز درگیر هستند (بر خلاف مورد در اکثر کودکان). بنابراین، در بزرگسالان مهم است که به دنبال ماستوسیتوز سیستمیک احتمالی با استفاده از بیوپسی از اندام ها علاوه بر پوست باشید. نمونهبرداری از مغز استخوان معمولاً استفاده میشود، زیرا پیشسازهای ماست سل قبل از مهاجرت به سایر اندامها برای بلوغ از مغز استخوان منشأ میگیرند و در آنجا فراوانتر هستند. بیوپسی های دستگاه گوارش نیز منبع خوبی برای افزایش ماست سل ها هستند.
تشخیص ماستوسیتوز سیستمیک با معیارهای تعیین شده توسط گروه اجماع سازمان بهداشت جهانی تعیین می شود و نیاز به رعایت معیار اصلی به اضافه یک معیار جزئی یا در عوض، سه مورد از معیارهای فرعی دارد.
معیارهای اصلی: نفوذ چند کانونی متراکم ماست سل ها (MCs) (>15 MCs در مجموع) در بخش های بیوپسی رنگ آمیزی شده با تریپتاز از مغز استخوان یا سایر اندام های خارج جلدی مانند دستگاه گوارش.
معیارهای جزئی:
علاوه بر تشخیص اولیه، ماستوسیتوز سیستمیک به زیرگروه هایی تقسیم می شود که با یافته هایی مانند میزان نفوذ اندام توسط ماست سل ها (بار ماست سل ها)، وجود یا عدم وجود سایر بدخیمی های خونی و درگیری اندام ها با آسیب های مرتبط با ماست سل ها تعیین می شود از جمله بزرگ شدن کبد، طحال یا غدد لنفاوی، یا آسیب استخوان. پنج زیرگروه ماستوسیتوز سیستمیک وجود دارد و انواع نادر دیگری از جمله ماستوسیتوز سیستمیک به خوبی تمایز یافته می باشد. تعیین زیر گروه به هدایت درمان و ایجاد پیش آگهی کمک می کند. زیرگروهها در اینجا فهرست شدهاند که ماستوسیتوز سیستمیک خوش خیم شایعترین آنها است و سایر زیرگروهها به ترتیب افزایش تهاجم عبارتند از:
اکثر بیماران بالغ در دسته ماستوسیتوز سیستمیک خوش خیم قرار میگیرند اگرچه ممکن است این بیماران علائمی داشته باشند، ولی معمولاً عوارض کم و امید به زندگی طبیعی دارند که با همسالان خود تفاوتی ندارد. بیماران مبتلا به ماستوسیتوز سیستمیک فعال بقای پایین تری در مقایسه با ماستوسیتوز سیستمیک غیرفعال دارند، اما سن بالای این بیماران بیشتر تفاوت را تشکیل می دهد. بیماران مبتلا به ماستوسیتوز سیستمیک خوش خیم خطر کم پیشرفت به بیماری شدیدتر دارند، در حالی که خطر پیشرفت به بیماری شدیدتر برای بیماران ماستوسیتوز سیستمیک فعال بیشتر است.
بیماران ماستوسیتوز سیستمیک تهاجمی علائم مهم تری از جمله بزرگ شدن کبد و غدد لنفاوی و همچنین ناهنجاری های خونی مانند کم خونی و پلاکت پایین دارند. بیماران مبتلا به ماستوسیتوز سیستمیک با نئوپلاسم خونی مرتبط از مشکلات اضافی ناشی از بدخیمی خونی همراه رنج می برند. لوسمی ماست سل بسیار نادر است، اما با پیش آگهی دشوار و طول عمر کوتاه تر همراه است.
درمان
هدف از درمان کنترل اثرات واسطه های آزاد شده ماست سل با اجتناب از محرک ها و همچنین استفاده از داروهای مختلف است. بیشتر درمان ها حمایتی هستند، اما اخیراً موفقیت هایی با درمان های هدفمند وجود داشته است.
مواد موضعی مانند نرم کننده ها برای مرطوب نگه داشتن پوست و کمتر کردن تحریکات فیزیکی مهم هستند. کورتیکواستروئیدهای موضعی به طور معمول استفاده نمی شوند. آنتی هیستامین ها، از جمله آنتی هیستامین های H1 و H2، معمولاً برای جلوگیری از اثرات هیستامین سلول های ماست استفاده می شوند. تثبیت کننده های ماست سل، مانند کرومولین سدیم و کتوتیفن، همراه با عوامل بازدارنده لکوترین، ممکن است مفید باشند. ممکن است برای درمان دوره های آنافیلاکسی یا فشار خون پایین به اپی نفرین نیاز باشد. پیشنهاد می شود که بیماران مبتلا به ماستوسیتوز باید دو انژکتور اپی نفرین را به دلیل افزایش بار ماست سل و افزایش انتشار واسطه حمل کنند. اشکال تهاجمی تر ماستوسیتوز سیستمیک ممکن است به اینترفرون، تعدیل کننده های ایمنی یا عوامل شیمی درمانی نیاز داشته باشد. درمان پوکی استخوان می تواند آسیب های استخوانی را بهبود بخشد. کم خونی و تعداد کم پلاکت ها با تزریق خون درمان می شود. درمانهای هدفمند، مانند مهارکنندههای کیناز، در حال حاضر در بیماریهای تهاجمی و اخیراً برای افزایش کیفیت زندگی بیماران مبتلا به ماستوسیتوز سیستمیک خوش خیم، ارزشمند هستند.
دکتر بابک قلعه باغی
فوق تخصص آلرژی و ایمونولوژی بالینی